Was sind die Symptome der diabetischen Retinopathie?

Diabetische Retinopathie ist eine durch Diabetes verursachte Schädigung der Netzhaut des Auges. Unbehandelt kann sie zu einem erheblichen Verlust der Sehkraft und sogar zur Erblindung führen.
Das gibt die Internationale Diabetes Föderation (IDF) zum Thema Diabetes an:
Ungefähr 425 Millionen Erwachsene im Alter von 20-79 Jahren lebten im Jahr 2017 mit Diabetes. Bis zum Jahr 2045 wird sich diese Zahl wahrscheinlich auf 629 Millionen erhöhen.
Weitere 325 Millionen Menschen waren 2017 dem Risiko ausgesetzt, Typ-2-Diabetes zu entwickeln.
Der Anteil der Menschen mit Typ-2-Diabetes nimmt in den meisten Ländern der Welt zu.
Die meisten Menschen mit Diabetes waren 2017 zwischen 40 und 59 Jahre alt.
Jeder zweite und somit 212 Millionen Diabetiker wissen nicht, dass sie an Diabetes erkrankt sind.
Aufgrund dieser Fakten und Prognosen könnte sich die diabetische Retinopathie bald zu einer großen weltweiten Gesundheitskrise entwickeln.
Zu den Risikofaktoren für Typ-2-Diabetes gehören Adipositas, ungesunde Ernährung und Bewegungsmangel.
Im Allgemeinen entwickeln Diabetiker erst dann eine diabetische Retinopathie, wenn sie seit mindestens 10 Jahren an Diabetes erkrankt sind. Aber es ist unklug, so lange auf eine Augenuntersuchung zu warten.
Wenn bei Ihnen ein Diabetes-Risiko besteht oder die Krankheit bei Ihnen diagnostiziert wurde, ist es wichtig, dass Sie Ihren Augenarzt zu einer jährlichen umfassenden Augenuntersuchung aufsuchen. In einigen Fällen empfiehlt Ihnen Ihr Augenarzt möglicherweise häufigere Untersuchungen, um die Gesundheit Ihrer Netzhaut zu überwachen.
Wie verursacht Diabetes diabetische Retinopathie?
Diabetes mellitus (DM) verursacht anormale Veränderungen des Blutzuckers (Glukose). Normalerweise wandelt Ihr Körper diesen in Energie um und unterstützt damit verschiedene Körperfunktionen.
Durch einen unkontrollierten Diabetes kann sich in den Blutgefäßen ungewöhnlich viel Blutzucker ansammeln (Hyperglykämie). Das kann Schäden verursachen, die den Blutfluss zu den Organen Ihres Körpers – einschließlich Ihrer Augen – behindern oder verändern.
Es gibt zwei Haupttypen von Diabetes:
Typ-1-Diabetes
Insulin ist ein natürliches Hormon, das hilft, den Blutzuckerspiegel zu regulieren, der für die Ernährung Ihres Körpers benötigt wird. Wenn bei Ihnen Typ-1-Diabetes diagnostiziert wird, gelten Sie als insulinabhängig und Sie benötigen Insulinspritzen oder eine andere medizinische Behandlung, um das Insulin, das Ihr Körper nicht selbst herstellen kann, bereitzustellen. Denn wenn Sie nicht genügend eigenes Insulin produzieren, ist Ihr Blutzucker unreguliert und die Werte sind zu hoch.
Typ-2-Diabetes
Wenn bei Ihnen Typ-2-Diabetes diagnostiziert wird, gelten Sie im Allgemeinen als nicht insulinabhängig oder insulinresistent. Bei dieser Art von Diabetes produzieren Sie genügend Insulin, aber Ihr Körper ist nicht in der Lage, es richtig zu verwerten. Ihr Körper kompensiert dies, indem er noch mehr Insulin produziert. Das kann zu einem begleitenden abnormalen Anstieg des Blutzuckerspiegels führen.
Bei beiden Diabetes-Typen erhöhen anormale Blutzuckerspitzen das Risiko einer diabetischen Retinopathie.
Eine Augenschädigung tritt auf, wenn chronisch hohe Blutzuckermengen beginnen, die Blutgefäße in der Netzhaut des Auges zu verstopfen oder zu schädigen. Denn in dieser befinden sich lichtempfindliche Zellen (Photorezeptoren), die für eine gute Sicht notwendig sind.
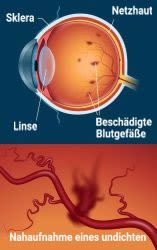
Darstellung eines undichten Blutgefäßes. Diabetes kann Blutgefäße in der Netzhaut schädigen, sodass Blut ins Hintere des Auges läuft und Sehprobleme verursacht.
Symptome der diabetischen Retinopathie und anderer diabetischer Augenkrankheiten
Zu den Symptomen gehören:
Schwankende Sehkraft
Entwicklung eines Skotoms oder Schattens in Ihrem Sichtfeld
Verschwommene oder verzerrte Sicht
Hornhautanomalien wie langsame Wundheilung bei Hornhautabschürfungen
Nahsehstörungen ohne Bezug zu Alterssichtigkeit
Während einer Augenuntersuchung wird Ihr Augenarzt nach weiteren Anzeichen von diabetischer Retinopathie und diabetischen Augenkrankheiten suchen. Zu den Anzeichen von Augenschädigungen in der Netzhaut können Schwellungen, Ablagerungen und Anzeichen von Blutungen oder Flüssigkeitsaustritt aus den Blutgefäßen gehören.
Ihr Augenarzt wird die Netzhaut mit einer speziellen Kamera oder einem anderen bildgebenden Gerät fotografieren und nach verräterischen Anzeichen für diabetesbedingte Schäden suchen. In einigen Fällen überweist er Sie möglicherweise an einen Netzhautspezialisten für zusätzliche Tests und eine weiterführende Behandlung.
Für eine definitive Diagnose müssen Sie sich gegebenenfalls einem Test unterziehen, der als Fluoreszenzangiographie bezeichnet wird. Bei diesem Test wird ein Farbstoff intravenös in Ihren Arm injiziert, der nach und nach in den Blutgefäßen der Netzhaut erscheint. Hier wird er beleuchtet, um diabetesbedingte Veränderungen der Blutgefäße und Blutaustritt in der Netzhaut zu erkennen.
Ein manchmal übersehenes Symptom bei diabetischen Augenkrankheiten ist eine Nervenschädigung (Neuropathie) der Augenmuskeln, die die Augenbewegungen kontrollieren. Zu den Symptomen können unfreiwillige Augenbewegungen (Nystagmus) und Doppeltsehen gehören.
Arten von diabetischen Augenkrankheiten
Sobald hoher Blutzucker die Blutgefäße in der Netzhaut schädigt, können sie Flüssigkeit abgeben oder bluten. Dadurch schwillt die Netzhaut im Frühstadium der diabetischen Retinopathie an und bildet Ablagerungen.
In späteren Stadien kann das Austreten von Blutgefäßen in den klaren, geleeartigen Glaskörper des Auges ernsthafte Sehstörungen verursachen und schließlich zur Erblindung führen.
Diabetisches Makulaödem
Diese Schwellung der Makula ist häufiger mit Typ-2-Diabetes assoziiert. Ein Makulaödem kann eine reduzierte oder verzerrte Sehkraft verursachen.
Das diabetische Makulaödem (DME) wird typischerweise auf zwei Arten klassifiziert:
Fokal, verursacht durch Mikroaneurysmen oder andere vaskuläre Anomalien, manchmal begleitet von undichten Blutgefäßen.
Diffus mit erweiterten oder geschwollenen kleinen Blutgefäßen (Kapillaren) innerhalb der Netzhaut.
Nicht-proliferative diabetische Retinopathie (NPDR)
Dieses frühe Stadium der DR – erkennbar an Ablagerungen, die sich in der Netzhaut bilden – kann nach dem Ausbruch eines Diabetes jederzeit auftreten.
Häufig sind keine visuellen Symptome vorhanden, doch bei der Untersuchung der Netzhaut können winzige Punkt- und Fleckenblutungen, sogenannte Mikroaneurysmen, entdeckt werden. Dabei handelt es sich um eine Art Ausstülpung winziger Blutgefäße.
Bei Typ-1-Diabetes treten diese frühen Symptome selten früher als drei bis vier Jahre nach der Diagnose auf. Bei Typ-2-Diabetes kann NPDR bereits bei der Diagnose vorhanden sein.
Proliferative diabetische Retinopathie (PDR)
Die proliferative diabetische Retinopathie birgt von allen diabetischen Augenkrankheiten das größte Risiko eines Verlustes der Sehkraft.
Symptome einer PDR:
Entwicklung abnormaler Blutgefäße (Neovaskularisation) auf oder neben Sehnerv und Glaskörper.
Eine präretinale Blutung, die im Glaskörper oder vor der Netzhaut auftritt.
Ischämie durcheinen verminderten oder blockierten Blutfluss mit begleitendem Sauerstoffmangel. Sauerstoff ist für eine gesunde Netzhaut erforderlich.
Durch Neovaskularisation gebildete anormalen Blutgefäße neigen dazu, zu reißen und in den Glaskörper des Auges zu bluten. Neben dem plötzlichen Verlust der Sehkraft können dauerhaftere Komplikationen wie eine traktionelle Netzhautablösung und ein neovaskuläres Glaukom auftreten.
Das Makulaödem kann separat oder zusätzlich zu einer NPDR oder PDR auftreten.
Diabetischen Augenerkrankungen sollten regelmäßig überwacht werden, aber eine Laserbehandlung ist in der Regel erst dann erforderlich, wenn die Erkrankung fortgeschritten ist.
Wer erkrankt an diabetischer Retinopathie?
Über die Entwicklung Ihres Diabetes hinaus entscheidet die gute Kontrolle Ihres Blutzuckers darüber, ob Sie eine diabetische Retinopathie mit begleitendem Verlust der Sehkraft entwickeln
Unkontrollierter Bluthochdruck (Hypertonie) ist mit Augenschädigungen im Zusammenhang mit Diabetes in Verbindung gebracht worden. Studien haben zudem gezeigt, dass die Progressionsrate der diabetischen Retinopathie bei Frauen mit Diabetes höher ist, wenn sie schwanger werden.
Je länger Sie an Diabetes leiden, desto wahrscheinlicher ist es natürlich, dass Sie einen Verlust der Sehkraft erleiden. Fast alle Diabetiker, die die Erkrankung lange genug haben, werden schließlich zumindest einen gewissen Grad an diabetischer Retinopathie entwickeln. Weniger fortgeschrittene Formen der Augenerkrankung dürften allerdings nicht zu einem Verlust der Sehkraft führen.
Denken Sie daran: Routinemäßige Augenuntersuchungen sind die beste Möglichkeit, Ihre Augen vor dem Verlust an Sehkraft durch diabetische Retinopathie und andere diabetische Augenerkrankungen zu schützen.
Seite veröffentlicht in Dienstag, 1. September 2020






