Trockene Augen: Symptome und Ursachen

Warum sind meine Augen so trocken?
Das Krankheitsbild “trockene Augen”, auch Sicca-Syndrom oder Keratconjunctivits sicca KSC) genannt, ist eine Erkrankung, bei der die Augen nicht genügend Tränen produzieren. Das Sicca-Syndrom kann auch auftreten, wenn Ihre Augen nicht die richtige Art von Tränen produzieren. Die Erkrankung kommt sehr häufig vor; allein in Deutschland sind rund 15 bis 17 Prozent der Bevölkerung davon betroffen.
Die Wahrscheinlichkeit, an trockenen Augen zu erkranken, steigt mit jedem Lebensjahrzehnt, kann jedoch Menschen jeden Alters betreffen. Nach dem 50. Lebensjahr treten trockene Augen noch häufiger auf. Menschen leiden häufig an dem Sicca-Syndrom auf beiden Augen. Es ist möglich, dass Symptome nur auf einem Auge auftreten, dies ist jedoch selten.
Dsas Sicca-Syndrom kann vorübergehend oder chronisch sein. Beispiele für vorübergehend trockene Augen sind Trockenheit, die auftreten kann, wenn Sie in trockenem Klima im Urlaub sind, oder zu viel Zeit vor dem Bildschirm verbracht haben. Vorübergehend trockene Augen lassen sich in der Regel leicht behandeln, und die Ergebnisse sind schnell sichtbar. Vorübergehende Symptome, die regelmäßig auftreten und unbehandelt bleiben, können jedoch zu chronisch trockenen Augen führen.
Das chronisch trockene Auge ist eine entzündliche Erkrankung, die die Tränenflüssigkeit und die Oberfläche des Auges betrifft. Die genaue Ursache chronisch trockener Augen ist unbekannt, Experten unterscheiden jedoch zwei verschiedene Arten: eine hyposekretorische (mangelnde Tränenproduktion) und eine evaporative Form (verstärkte Verdunstung).
Zu trockenen Augen aus Tränenmangel kommt es, wenn die Tränendrüse nicht genügend wasserbasierte Tränen produzieren kann, um die Augenoberfläche mit Feuchtigkeit zu versorgen und gesund zu halten.
Verdunstungsbedingte trockene Augen entstehen durch eine Entzündung der Meibomdrüsen in den Augenlidern. Diese Drüsen produzieren eine ölige Substanz über der wässrigen Tränenflüssigkeit, die verhindert, dass diese zu schnell verdunstet.
Chronisch trockene Augen können das Sehvermögen beeinträchtigen, verursachen jedoch nur sehr selten einen dauerhaften Sehverlust. Während die Behandlung des vorübergehend trockenen Auges und des chronischen trockenen Auges gleich ist, erfordern chronisch trockene Augen häufig eine Langzeitbehandlung. Es ist auch wichtig zu beachten, dass sich ein vorübergehend trockenes Auge zu einem chronisch trockenen Auge entwickeln kann, wenn es nicht behandelt wird.
Die Art und Weise, wie das Gehirn die durch trockene Augen verursachten Schmerzsignale verarbeitet, kann von Mensch zu Mensch sehr unterschiedlich sein. Manche Menschen haben minimale klinische Anzeichen eines trockenen Auges, leiden aber dennoch enorm unter Schmerzen beim trockenen Auge. Bei diesen Patienten verstärkt das Gehirn die Nervenimpulse des trockenen Auges, was als neuropathisches trockenes Auge bezeichnet wird.
Andere Patienten haben bei der Untersuchung zahlreiche Anzeichen dafür, dass ihre Augen trocken sind, aber ihre Augen fühlen sich überhaupt nicht trocken an. Bei diesen Patienten wird von einem neurotrophen trockenen Auge gesprochen.
In den meisten Fällen wird das trockene Auge durch eine Mischung aus Tränenmangel und verstärkter Verdunstung verursacht. Die meisten Fälle von trockenem Auge fallen auch nicht in die extrem neurotrophe oder neuropathische Kategorie, sondern irgendwo dazwischen.
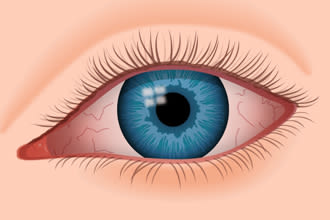
Bei trockenen Augen können Rötungen, Brennen und Juckreiz auftreten.
Ursachen für trockene Augen
Trockene Augen können verschiedene Ursachen haben. Faktoren, die von natürlichen Körperprozessen bis hin zu schlechten Gewohnheiten reichen, können die Ursache für Ihre trockenen, juckenden Augen sein.
Im Folgenden sind einige Ursachen für Augentrockenheit aufgeführt. Es ist wichtig zu beachten, dass eine oder mehrere Ursachen zu Ihren Symptomen beitragen können.
Natürliche Ursachen
Es gibt einige Faktoren, die zu chronisch trockenen Augen beitragen und außerhalb Ihrer Kontrolle liegen. Zu diesen Faktoren gehören das Alter, das weibliche Geschlecht und hormonelle Veränderungen.
Obwohl das trockene Auge in jedem Alter auftreten kann, tritt es nach dem 50. Lebensjahr häufiger auf. Mit zunehmendem Alter produzieren die Augen von Natur aus weniger Tränen. Dies führt oft zu trockenen, sandigen Augen.
Ein weiterer natürlicher Prozess, der sich auf die Augenfeuchtigkeit auswirkt, sind Veränderungen bestimmter Hormone wie Östrogen und Progesteron. Diese Veränderungen wirken sich häufig auf das Sehvermögen von Frauen aus.
Die größten Hormonveränderungen treten in der Pubertät, Schwangerschaft, Stillzeit und in den Wechseljahren auf. Die Veränderungen des Hormonspiegels können zu trockenen Augen führen. Auch andere Hormonveränderungen wie die Menstruation und die Einnahme von Verhütungsmitteln können die Tränenproduktion beeinträchtigen.
Umweltbedingte Ursachen
Augentrockenheit kann aufgrund von Umweltfaktoren wie trockenem Klima oder starkem Wind auftreten. Dies kann sowohl im Innen- als auch im Außenbereich der Fall sein.
In Innenräumen können Klimaanlagen, Deckenventilatoren und Umluftheizungssysteme die Luftfeuchtigkeit in Innenräumen senken. Ein Beispiel hierfür sind Flugzeugkabinen. Die dort extrem trockene Luft kann insbesondere bei Vielfliegern zu Problemen mit trockenen Augen führen.
Wenn man Außenumgebungen in Betracht zieht, können trockenes Klima, große Höhen sowie trockene oder windige Bedingungen das Risiko eines trockenen Auges erhöhen. Auch können äußere Einflüsse Allergien auslösen, die zu trockenen Augen führen können. Darüber hinaus kann die Einnahme von Antihistaminika zur Linderung von Allergien auch zu trockenen Augen führen.
Gesundheitsbedingte Ursachen
Grundlegende Gesundheitszustände können die Fähigkeit der Augen, Tränen zu produzieren, beeinträchtigen. Bestimmte Krankheiten wie Diabetes, Schilddrüsenerkrankungen, Lupus, rheumatoide Arthritis und das Sjögren-Syndrom können zu Problemen mit dem trockenen Auge führen.
Eine Erkrankung, die direkt zum trockenen Auge führt, wird Lagophthalmus genannt. Sie ist durch einen unvollständigen Lidschluss beim Blinzeln oder Schlafen gekennzeichnet. Lagophthalmus hat viele Ursachen, darunter natürliches Altern, Augeninfektionen und Nervenschäden durch Trauma oder kosmetische Blepharoplastik.
Nicht nur bestimmte Erkrankungen können trockene Augen verursachen, sondern auch die Medikamente, die Sie dagegen einnehmen, können dazu führen. Viele verschreibungspflichtige und nicht verschreibungspflichtige Medikamente erhöhen das Risiko von Symptomen des trockenen Auges. Dazu gehören unter anderem Antihistaminika, Antidepressiva, Blutdruckmedikamente wie Betablocker oder Diuretika sowie Antibabypillen.
Augentrockenheit tritt häufig nach Augenoperationen wie LASIK und anderen refraktiven Eingriffen an der Hornhaut auf. In den meisten Fällen ist das Unbehagen des trockenen Auges nach einer Augenoperation vorübergehend und verschwindet innerhalb weniger Wochen nach dem Eingriff.
Auch das Tragen von Masken, wie sie bei CPAP-Beatmungsgeräten getragen werden oder zum Schutz vor der Ausbreitung von Infektionskrankheiten wie COVID-19, kann die Augen austrocknen. Schlecht sitzende oder nicht ordnungsgemäß getragene Masken können dazu führen, dass die Luft oben aus der Maske austritt und über die Augenoberfläche gelangt. Durch das Tragen einer Brille mit Maske kann die Luft noch stärker über die Augen geleitet werden.
Gewohnheitsbedingte Ursachen
Es gibt einige Fälle von trockenen Augen, die auf bestimmte Gewohnheiten zurückzuführen sind. Beispielsweise kann eine häufige und längere Computernutzung die Augen austrocknen. Dies liegt daran, dass wir dazu neigen, weniger vollständig und seltener mit den Augen zu blinzeln, wenn wir einen Computer, ein Smartphone oder ein anderes digitales Endgerät verwenden. Dies führt zu einer stärkeren Verdunstung der Tränenflüssigkeit und einem erhöhten Risiko für Symptome des trockenen Auges.
Eine weitere Angewohnheit, die stark mit dem trockenen Auge in Zusammenhang steht, ist das Tragen von Kontaktlinsen. Es kann schwierig sein festzustellen, ob das Tragen von Kontaktlinsen zu trockenen Augen führt. Allerdings leiden Menschen, die Kontaktlinsen tragen, häufiger unter Symptomen des trockenen Auges.
Rauchen ist aus vielen Gründen eine schlechte Angewohnheit, auch wegen der Auswirkungen auf die Augen. Neben trockenen Augen wird Rauchen auch mit schwerwiegenden Augenproblemen in Verbindung gebracht, darunter Makuladegeneration, Katarakt und Uveitis.
Nachts trockene Augen
Es ist möglich, dass sich trockene, juckende Augen zu bestimmten Zeitpunkten, beispielsweise nachts, schlimmer anfühlen. Wenn Sie feststellen, dass sich Ihre Augen vor dem Schlafengehen am trockensten anfühlen, könnte einer oder mehrere dieser Gründe dafür verantwortlich sein:
Kontaktlinsen – Das Tragen von Kontaktlinsen den ganzen Tag über, insbesondere in Verbindung mit der Computernutzung, kann dazu führen, dass die Augen nachts besonders trocken sind.
Umweltfaktoren – Den ganzen Tag über Wind, Umweltverschmutzung, Bildschirmen und anderen Elementen ausgesetzt zu sein, kann eine Belastung für die Augen darstellen. Daher können sie am Ende des Tages ausgetrocknet und müde sein.
Bildschirmzeit – Das Überprüfen von E-Mails und sozialen Medien vor dem Schlafengehen beeinträchtigt nicht nur Ihre Schlafqualität, sondern kann auch dazu führen, dass sich Ihre Augen trocken anfühlen.
Eine Möglichkeit, dem nächtlichen trockenen Auge entgegenzuwirken, besteht darin, Ihre Augen beim Tragen von Kontaktlinsen zu schützen. Sie können dies erreichen, indem Sie rezeptfreie Augentropfen auftragen, um die Augen frisch zu halten, und Kontaktlinsen nur für die von Ihrem Augenarzt empfohlene Dauer tragen.
Wenn Sie vor dem Schlafengehen keine Zeit vor dem Bildschirm verbringen und mit einem Luftbefeuchter die Luft in Ihrem Schlafzimmer mit Feuchtigkeit versorgen, kann auch dies bei nächtlicher Augentrockenheit helfen.
Trockene Augen am Morgen
Wenn Sie mit körnigen Augen aufwachen, bedeutet dies normalerweise, dass etwas in der Nacht dazu führt, dass Ihre Augen austrocknen. Einige Gründe für trockene Augen am Morgen sind:
Nächtlicher Lagophthalmus – Wenn Sie Ihre Augen im Schlaf nicht vollständig schließen können, kann dies beim Aufwachen zu ernsthaft trockenen Augen führen. Dies kann durch das Floppy-Eye-Lid-Syndrom verursacht werden – eine Erkrankung, bei der die Augenlider weich werden und sich im Schlaf öffnen.
Bestimmte Medikamente – Aufgrund verschiedener Rezepte wird häufig die Einnahme von Medikamenten vor dem Schlafengehen empfohlen. Wenn Augentrockenheit eine Nebenwirkung des Medikaments ist, kann die Einnahme vor dem Schlafengehen dazu führen, dass die Augen morgens trocken und gereizt sind.
Schlafbedingungen – Wenn Sie schlafen, während Ihnen ein Ventilator ins Gesicht bläst, wenn ein Deckenventilator läuft oder wenn Sie direkt unter einem Lüftungsschlitz schlafen, kann dies dazu führen, dass die Augen morgens trocken sind.
Eine Lösung gegen trockene Augen am Morgen kann das Tragen einer Schlafmaske sein, um die Augen vor Luft zu schützen, die von Ventilatoren oder Lüftungsschlitzen erzeugt wird. Möglicherweise verspüren Sie auch Linderung, indem Sie kurz vor dem Schlafengehen Augentropfen oder eine Salbe auf die Augen auftragen.
Symptome eines trockenen Auges
Das trockene Auge kann sich auf viele Arten äußern. Häufig sind die Symptome von Person zu Person unterschiedlich. Die Symptome, die Sie verspüren, können sich während oder nach bestimmten Aktivitäten verschlimmern, z. B. wenn Sie sich an einem windigen Tag im Freien aufhalten oder Kontaktlinsen tragen.
Zu den Symptomen trockener Augen gehören:
Müde, schwere Augen
Schmerzende, wunde Augen
Körniges, kratziges Gefühl
Photophobie (Lichtempfindlichkeit)
Verschwommene Sicht
Gefühl, als wäre etwas im Auge (Fremdkörpergefühl)
Schleim in oder um die Augen
Beschwerden beim Tragen von Kontaktlinsen
Und so seltsam es klingen mag, tränende Augen können auch ein Symptom für ein trockenes Auge sein.
Dies liegt daran, dass Trockenheit auf der Augenoberfläche manchmal zu einer Überproduktion des wässrigen Teils Ihrer Tränen als Schutzmechanismus führen kann. Dieser „Reflexriss“ bleibt jedoch nicht lange genug im Auge, um den Zustand des trockenen Auges zu korrigieren.
Zusätzlich zu diesen Symptomen können trockene Augen Entzündungen und (manchmal dauerhafte) Schäden an der Augenoberfläche verursachen.
Diagnose des trockenen Auges
Die einzige Möglichkeit, sicher zu wissen, ob Sie chronisch trockene Augen haben, besteht darin, Ihren Augenarzt während einer Augenuntersuchung einen oder mehrere Tests auf trockene Augen durchführen zu lassen. Einige Tests zum trockenen Auge, die der Arzt möglicherweise durchführt, umfassen:
Der Schirmer-Test
Der Schirmer-Test besteht darin, einen Zettel unter jedes Auge zu legen und ihn dort fünf Minuten lang zu belassen. Das Papier absorbiert die aus den Augen austretenden Tränen und dient zur Messung der produzierten Tränenmenge.
Test der Aufreißzeit
Dieser Test misst, wie schnell Tränen von der Augenoberfläche verdunsten.
Dabei werden Fluorescein-Farbstofftropfen in die Augen gegeben und der Patient wird gebeten, nicht zu blinzeln. Die Zeitspanne zwischen dem letzten Blinzeln und dem ersten Auftreten einer trockenen Stelle im Tränenfilm wird als „Tränenaufreißzeit“ bezeichnet. Eine Aufreißzeit von weniger als 10 Sekunden kann auf chronisch trockene Augen hinweisen.
Tränenosmolaritätstest
Bei diesem Test wird ein Gerät über den Augenlidrand geführt, wo es die Tränenflüssigkeit auffängt. Das Gerät misst, wie viel Salz sich im Tränenfilm im Vergleich zu seinem Wassergehalt befindet. Dadurch wird eine Konzentrationszahl zwischen 290 und 400 mOsm/L ermittelt. Die normale Osmolaritätskonzentration liegt zwischen 275 und 307 mOsm/L.
MMP-9-Entzündungstest
MMP-9 ist ein entzündliches Molekül, das bei chronisch trockenen Augen auf der Oberfläche der Augen vorhanden ist. Um nach diesen Molekülen zu suchen, wird eine kleine Menge Tränen auf einen Papierstreifen aufgesaugt. Bei einem trockenem Auge erscheint eine rote Linie – ähnlich wie bei einem Schwangerschafts- oder COVID-Test.
Fluorescein-Farbstofftest
Bei diesem Test werden orangefarbener Farbstoff und blaues Licht verwendet, um das Auge auf Fremdkörper zu prüfen. Außerdem wird das Hornhautgewebe auf Verletzungen überprüft.
Die Lissamingrün-Färbung ist ein weiterer Farbstofftest, der die Sichtbarkeit degenerierter Zellen in der Bindehaut erhöht. Dieser spezielle Farbstoff wird üblicherweise zur Diagnose oder zum Ausschluss von trockenen Augen verwendet.
Eine sorgfältige Untersuchung Ihrer Augen durch einen Augenarzt kann das Vorliegen und die Schwere eines chronisch trockenen Auges aufdecken. Ihr Arzt kann dann die beste Art der Behandlung trockener Augen bestimmen, damit Ihre Augen wieder gesund, komfortabel und gut sehen können.
Behandlung und Medikamente bei trockenen Augen
Für die Behandlung chronisch trockener Augen gibt es zahlreiche Optionen. Von gewöhnlichen Augentropfen bis hin zu medizinischen Eingriffen ist für jeden etwas dabei. Sprechen Sie mit Ihrem Arzt über Ihre spezifischen Symptome des trockenen Auges. Er kann Ihnen dabei helfen, herauszufinden, welche Behandlung für Ihren Fall am besten geeignet ist.
Augentropfen und Nasensprays
Leichte Fälle von trockenen Augen aufgrund situativer Ursachen können durch häufige Anwendung von künstlichen Tränen oder anderen befeuchtenden Augentropfen behandelt werden. Tatsächlich sind künstliche Tränen normalerweise der erste Schritt bei der Behandlung des trockenen Auges.
Es gibt viele Marken künstlicher Tränen, die rezeptfrei erhältlich sind. Sie sind in den unterschiedlichsten Inhaltsstoffen und Viskositäten erhältlich; je größer die Viskosität, desto dickflüssiger.
Wenn Ihr Augenarzt feststellt, dass eine verschreibungspflichtige Linderung Ihrer Symptome erforderlich ist, kann er Ihnen einen oder mehrere wirkstoffhaltige Augentropfen empfehlen.
Während es für Patienten möglich ist, bereits nach zwei Wochen erste Ergebnisse zu sehen, kann es Monate dauern, bis Verbesserungen spürbar sind.
Befolgen Sie unbedingt die Anweisungen Ihres Augenarztes bezüglich der zu verwendenden Augentropfen und der Häufigkeit der Anwendung. Die Verwendung künstlicher Tränen einer anderen Marke oder mehrerer Marken erschwert die Beurteilung des Erfolgs der von Ihrem Arzt empfohlenen Behandlung des trockenen Auges.
LESEN SIE AUCH: Beste Kontaktlinsen für trockene Augen
Punctum Plugs und temporäre Punctum-Okklusion
Bei der Behandlung trockener Augen werden manchmal Punktionspfropfen verwendet, um zu verhindern, dass Tränen länger auf der Augenoberfläche verbleiben. Ein Punctum Plug (Tränenwegsverschluss) ist ein kleines, steriles Gerät, das in die kleine Öffnung (puncta) des Tränenkanals eingeführt wird. Diese Kanäle befinden sich im inneren Winkel der oberen und unteren Augenlider.
Nachdem eine oder beide dieser Öffnungen verschlossen wurden, fließen die Tränen langsamer aus dem Auge. Dadurch bleibt der Tränenfilm länger auf der Augenoberfläche und lindert die Symptome des trockenen Auges.
Wohin gehen die Tränen? Wenn einer der Tränenwege offen bleibt, fließen die Tränen trotzdem ab, nur langsamer. Tränen verlassen die Augenoberfläche auch durch Verdunstung. Wenn jedoch Propfen in den Augen tränen, können einer oder mehrere der Plugs entfernt werden.
Absonderung der Meibomdrüse
Ein großer Prozentsatz der Fälle mit einem Sicca-Syndrom wird durch eine schlechte Sekretion aus den Meibomdrüsen verursacht. Diese Drüsen befinden sich am Rand der Augenlider und ihre Öffnungen befinden sich in der Nähe der Wimpernbasis.
Die von den Meibomdrüsen abgesonderte ölige Flüssigkeit trägt dazu bei, dass der Tränenfilm nicht zu schnell von der Augenoberfläche verdunstet. Wenn die Öffnungen zu den Drüsen verstopft sind, kann diese Flüssigkeit nicht freigesetzt werden und ihre Wirkung nicht entfalten.
Dies wird als Meibomdrüsen-Dysfunktion (MDD) bezeichnet – eine wesentliche Ursache für die Symptome des verdunstungsbedingt trockenen Auges. Zur Behandlung der Meibomdrüsen-Dysfunktion und des verdunstungsbedingt trockenen Auges kann Ihr Augenarzt in seiner Praxis einen Eingriff namens Meibomdrüsen-Expression durchführen.
Vor diesem Eingriff können warme Kompressen auf Ihre Augenlider gelegt werden. Dann wird ein zangenartiges Gerät verwendet, um den verstopften Inhalt aus den Meibomdrüsen herauszudrücken. Der Inhalt kann gehärteten Talg und andere Substanzen enthalten.
Während des Eingriffs kann es zu Beschwerden kommen, da ein erheblicher Druck auf die Augenlider ausgeübt werden muss. Die Ergebnisse machen jedoch in der Regel deutlich, dass sich kurzfristige Beschwerden durch den Eingriff lohnen.
Augenlidmassagegeräte
Behandlungen in der Praxis wie LipiFlow und iLUX werden mit medizinischen Geräten durchgeführt, die lokalisierte Wärme und pulsierenden Druck anwenden, um die Meibomdrüsen auszudrücken. Auch wenn sich die beiden Behandlungen leicht unterscheiden, sind die Methoden zur Behandlung der Meibomdrüsen-Dysfunktion dieselben.
Bei jeder Behandlung wird ein Instrument über das obere oder untere Augenlid gelegt. Das Instrument versorgt den Bereich mit Wärme im Bereich von ca. 38 °C bis 44 °C. Diese Hitze löst die Talgablagerungen, die die Meibomdrüsen verstopfen.
Sobald die Ablagerungen gelöst worden sind, übt das Gerät Druck auf die Augenlider aus, um sie aus den Drüsen zu entfernen. Lipiflow- und iLUX-Behandlungen dauern etwa 12 Minuten pro Auge und liefern sehr ähnliche Ergebnisse. Eine Studie zum Vergleich von iLUX und LipiFLow ergab keinen signifikanten Unterschied zwischen den beiden hinsichtlich ihrer Wirksamkeit bei der Behandlung von Meibomdrüsen-Dysfunktionen.
Intensives gepulstes Licht für trockene Augen (IPL)
Intensives gepulstes Licht (IPL) wird seit langem zur Behandlung von Rosacea (Rosazea) auf der Haut eingesetzt. Rosacea an Haut und Augenlid tritt häufig gemeinsam auf.
Okuläre Rosacea ist bei Patienten mit Lidrandentzündung (Blepharitis) durch erweiterte Blutgefäße entlang des Wimpernrandes gekennzeichnet und kann zu Symptomen des trockenen Auges beitragen.
Bei der IPL-Behandlung strahlt ein Handgerät helles Licht auf die Haut. Das Licht wird gefiltert, um nur Wellenlängen durchzulassen, die von den erweiterten Blutgefäßen absorbiert werden können. Es wird angenommen, dass die Behandlung der erweiterten Gefäße bei der damit verbundenen Entzündung hilft, die zu Symptomen des trockenen Auges beiträgt.
Viele Patienten verspüren nach der IPL-Behandlung eine Linderung ihrer Symptome des trockenen Auges und sind weniger auf andere Maßnahmen angewiesen, um ihre Augen angenehm zu halten. Aus diesem Grund eignet sich die IPL-Behandlung möglicherweise gut für Patienten mit Sicca-Syndrom, die sich nicht mit den Unannehmlichkeiten der häufigen Anwendung von Augentropfen herumschlagen möchten.
Für eine optimale Wirkung benötigen Patienten in der Regel vier- bis sechsmonatige IPL-Behandlungen. Es ist wichtig, die Einzelheiten mit Ihrem Arzt zu besprechen, um festzustellen, ob die IPL-Behandlung für Sie geeignet ist.
Die IPL-Behandlung wird nicht von der gesetzlichen Krankenversicherung übernommen und ist möglicherweise für Patienten mit bestimmten Hautpigmentierungen nicht geeignet.
Warme Kompresse
Eine alternative (und möglicherweise bequemere) Möglichkeit, verstopfte Meibomdrüsen zu öffnen, besteht darin, warme Kompressen auf die geschlossenen Augenlider aufzutragen, um die verhärteten Ablagerungen aufzuweichen.
Die beste warme Kompresse ist eine, die mindestens fünf Minuten lang heiß bleibt. Studien haben gezeigt, dass der Talgabfluss nicht ausreichend weich wird, wenn die Augenlider für kürzere Zeit erhitzt werden. Und ein heißer Waschlappen ist nicht nur schmutzig, sondern muss in der Regel vor Ablauf von fünf Minuten wieder aufgewärmt werden.
Studien haben auch gezeigt, dass feuchte Wärme am besten ist. In Drogerien oder bei Ihrem Arzt erhalten Sie Kompressen, die für die entsprechende Zeitspanne feuchte Wärme abgeben.
Die empfohlene Einwirkzeit für warme Kompressen liegt zwischen fünf und zehn Minuten. Wie lange die Kompressen in der Mikrowelle erhitzt werden sollen, ist in der Anleitung angegeben. Dabei ist darauf zu achten, dass die Kompressen angenehm heiß sind und die Augenlider nicht verbrennen. Je besser Kompressen angelegt werden, desto praktischer ist für viele Patienten jedoch zweimal täglich.
Zusätzliche Behandlungen für fortgeschrittenes Trockenes Auge
Insbesondere wenn andere Behandlungen versagt haben, gibt es für Patienten mit stark vermindertem Tränenfluss mehrere fortschrittliche Behandlungsmethoden. Diese sind normalerweise nur in Augenzentren erhältlich, die auf die Behandlung trockener Augen spezialisiert sind.
Eine solche Therapie beinhaltet die regelmäßige Anwendung von autologen Serumaugentropfen aus verdünntem Eigenblut auf das Auge. Blutserum enthält entzündungshemmende Moleküle sowie Nährstoffe und Antioxidantien. Diese Behandlung erfordert eine Blutentnahme und wird in der Regel nicht von der Krankenkasse übernommen.
Eine weitere Behandlungsmethode ist das Aufbringen einer sterilen Fruchtwassermembran auf ein durch trockenes Auge geschädigtes Auge. Die Fruchtwassermembran bleibt zwei bis sieben Tage an Ort und Stelle, damit das Auge heilen kann. Fruchtwassermembranen enthalten Moleküle mit entzündungs- und narbenhemmenden Eigenschaften.
Schließlich kann die Anpassung mit einer Sklerallinse (einer speziellen Art großer starrer Kontaktlinse) die Heilung des Auges ermöglichen. Die Linse hält Kochsalzlösung und Tränen auf der Augenoberfläche. Manchen Patienten fällt es möglicherweise schwer, eine so große Linse einzusetzen, aber die meisten können es lernen.
Nahrungsergänzungsmittel
Ärzte empfehlen manchmal Nahrungsergänzungsmittel als Teil eines ganzheitlichen Behandlungsplans für trockene Augen.
Experten gehen davon aus, dass Nahrungsergänzungsmittel mit Omega-3-Fettsäuren bei trockenen Augen helfen können. Gute Quellen für Omega-3-Fettsäuren sind auch Kaltwasserfische wie Lachs, Sardinen, Hering und Kabeljau. Als vegetarische Quelle für Omega-3-Fettsäuren empfehlen einige Augenärzte unter anderem Leinsamen, Chiasamen, Walnüsse und Kidneybohnen.
Auch das Trinken von mehr Wasser kann helfen, die Symptome des trockenen Auges zu lindern. Dehydrierung verschlimmert häufig Probleme mit trockenen Augen. Dies gilt insbesondere bei heißem, trockenem und windigem Wetter.
Hausmittel
Wenn Sie leichte Symptome eines trockenen Auges haben, können Sie vor dem Arztbesuch verschiedene Maßnahmen ergreifen, um Linderung zu erzielen:
Blinzeln Sie öfter. Untersuchungen haben gezeigt, dass Menschen beim Betrachten eines Computerbildschirms, Smartphones oder einer anderen digitalen Anzeige tendenziell viel seltener als gewöhnlich blinzeln. Diese verringerte Blinzelfrequenz kann Symptome des trockenen Auges verursachen oder verschlimmern. Bemühen Sie sich bewusst, häufiger zu blinzeln, wenn Sie diese Geräte verwenden. Führen Sie außerdem einen vollständigen Blinzelvorgang durch und drücken Sie dabei Ihre Augenlider sanft zusammen, um eine frische Schicht Tränen vollständig über Ihre Augen zu verteilen.
Machen Sie während der Computernutzung häufig Pausen. Eine gute Faustregel ist hier, mindestens alle 20 Minuten den Blick vom Bildschirm abzuwenden. Wenn Sie dies tun, schauen Sie auf etwas, das mindestens 6 Meter (ca. 20 Fuß) von Ihren Augen entfernt ist, und konzentrieren Sie sich mindestens 20 Sekunden lang darauf. Augenärzte nennen dies die „20-20-20-Regel“, und ihre Befolgung kann helfen, trockene Augen und Computer-Augenbelastungen zu lindern.
Augen-Make-up gründlich entfernen. Eyeliner und anderes Augen-Make-up können die Öffnungen der Drüsen an der Basis der Wimpern verstopfen, was zu einer Funktionsstörung der Meibomdrüsen und einem verdunstungsbedingt trockenen Auge führt. Am Ende des Tages sollten Sie sorgfältig darauf achten, sämtliches Make-up von Ihren Augenlidern und Wimpern zu entfernen.
Reinigen Sie Ihre Augenlider. Wenn Sie Ihr Gesicht vor dem Zubettgehen waschen, reinigen Sie vorsichtig Ihre Augenlider, um Bakterien zu entfernen, die Blepharitis und Meibomdrüsenprobleme verursachen können, die zu Symptomen des trockenen Auges führen können. Waschen Sie Ihre Lider und Wimpern mit einem milden Reinigungsmittel, z. B. verdünntem Babyshampoo oder vorbefeuchteten Augenlidtüchern, die in Drogerien erhältlich sind.
Tragen Sie eine hochwertige Sonnenbrille. Sonneneinstrahlung und trockenes Klima können zu trockenen Augen führen. Tragen Sie bei Tageslicht im Freien immer eine Sonnenbrille, die 100 % der UV-Strahlen der Sonne blockiert.
Verwenden Sie einen Luftbefeuchter. Trockene Luft in Ihrem Zuhause, insbesondere in trockenen oder in kalten Klimazonen im Winter, kann dazu beitragen, dass Ihre Augen trocken werden. Erwägen Sie den Einbau eines Luftbefeuchters, um die relative Luftfeuchtigkeit in Ihrem Zuhause zu erhöhen.
Risikofaktoren und Prävention
Während das trockene Auges jeden treffen kann, gibt es bestimmte Merkmale, die das Risiko für die Entwicklung von Symptomen erhöhen. Zu diesen Risikofaktoren gehören:
Sie sind über 50 Jahre alt
Sie sind eine Frau
Sie haben bestimmte Autoimmunerkrankungen oder entzündliche Erkrankungen wie das Sjögren-Syndrom oder Lupus
Sie tragen Kontaktlinsen
Sie nehmen Hormone zur Empfängnisverhütung ein oder machen eine Hormonersatztherapie
Sie haben einen Vitaminmangel, insbesondere einen Mangel an Vitamin A
Einige Risikofaktoren liegen außerhalb der Kontrolle einer Person. Glücklicherweise gibt es einige Dinge, die Sie tun können, um den Symptomen des trockenen Auges vorzubeugen oder sie zu lindern, wie zum Beispiel:
Verwenden Sie vor dem Schlafengehen künstliche Tränen oder Salben, um trockene Augen am Morgen zu vermeiden
Vermeiden Sie Dinge wie Föhn, Tischventilatoren und andere Quellen starker Luftströmung
Erhöhen Sie die Luftfeuchtigkeit in besonders kalten oder warmen Räumen, indem Sie einen Luftbefeuchter verwenden oder einen Topf mit Wasser neben Ihren Heizkörper stellen
Nehmen Sie mehr Vitamine wie Vitamin A und Omega-3-Fettsäuren in Ihre Ernährung auf
Schützen Sie Ihre Augen vor Wind, Verschmutzung und anderen Reizstoffen, indem Sie im Freien eine Sonnenbrille tragen
Bleiben Sie hydriert, indem Sie viel Wasser trinken
Wann sollte man einen Augenarzt aufsuchen?
Wenn Hausmittel, Vorbeugungsmaßnahmen und rezeptfreie Behandlungen Ihre Symptome nicht zu verbessern scheinen oder sich Ihre Symptome verschlimmern, ist es möglicherweise an der Zeit, einen Augenarzt aufzusuchen.
Es ist möglich, dass Ihre Symptome des trockenen Auges durch eine Grunderkrankung verursacht werden. In diesem Fall kann eine Behandlung der primären Ursache erforderlich sein. Ihr Augenarzt kann Ihre Symptome und deren Schwere beurteilen und den für Sie geeigneten Behandlungsweg festlegen.
What is dry eye? Symptoms, causes and treatment. American Academy of Ophthalmology. EyeSmart. July 2022.
Dry eye. National Eye Institute. April 2022.
Dry eye. American Optometric Association. Accessed January 2023.
Chronic dry eye. Healthy Women. Accessed January 2023.
Dry eye disease: when to treat and when to refer. Australian Prescriber. October 2018.
Dry eye syndrome. Mount Sinai. December 2020.
How hormones can affect eyes and vision. American Academy of Ophthalmology. EyeSmart. October 2018.
Preparation is key to fighting dry eye while traveling. Optometry Times. July 2022.
Better manage nocturnal lagophthalmos for dry eye patients. Optometry Times. February 2020.
Face mask-associated ocular irritation and dryness. Ophthalmology and Therapy. July 2020.
Increased screen time and dry eye: another complication of COVID-19. Eye & Contact Lens: Science & Clinical Practice. August 2021.
Prevalence of dry eye syndrome in association with the use of contact lenses in Saudi Arabia. BMC Ophthalmology. March 2021.
Nocturnal lagophthalmos and sleep quality in patients with dry eye disease. Life. July 2020.
Dry eye. Better Health Channel. April 2021.
Tear system. Cleveland Clinic. Accessed November 2022.
Dry eye. Johns Hopkins Medicine. Accessed November 2022.
Tear breakup time (TBUT). University of Iowa Ophthalmology and Visual Sciences. Accessed November 2022.
Is it or isn't it dry eye? The Ophthalmologist. December 2021.
The TearLab osmolarity system FAQs. Tear Lab. Accessed November 2022.
InflammaDry. Quidel. Accessed January 2023.
Dyes in ophthalmology. American Academy of Ophthalmology. EyeWiki. July 2022.
Restasis (eye drops) uses, dosage, side effects. Drugs.com. May 2022.
Practical guidance for the use of cyclosporine ophthalmic solutions in the management of dry eye disease. Clinical Ophthalmology. July 2019.
Xiidra: uses, dosage, side effects & warnings. Drugs.com. October 2022.
Tyrvaya (varenicline solution) nasal spray. Tyrvaya. Accessed January 2023.
Punctal plugs. American Academy of Ophthalmology. March 2022.
Non‐pharmaceutical treatment options for meibomian gland dysfunction. Clinical and Experimental Ophthalmology. April 2021.
Comparison of the iLUX and the LipiFlow for the treatment of meibomian gland dysfunction and symptoms: a randomized clinical trial. Clinical Ophthalmology. February 2020.
Intense pulsed light (IPL) therapy. American Academy of Ophthalmology. EyeWiki. September 2022.
Intense pulsed light therapy in the treatment of meibomian gland dysfunction: current perspectives. Clinical Optometry. October 2019.
Meibomian gland dysfunction and treatment. American Association for Pediatric Ophthalmology and Strabismus. December 2020.
Not a dry eye in the house: latest treatments. Review of Ophthalmology. October 2022.
The benefits of fish oil for dry eye. American Academy of Ophthalmology. EyeSmart. October 2020.
Efficacy of omega-3 fatty acid supplementation for treatment of dry eye disease: a meta-analysis of randomized clinical trials. Cornea. January 2019.
The 20-20-20 rule. Canadian Association of Optometrists. Accessed January 2023.
Effects of eye cosmetics usage, knowledge, hygiene and management towards dry eye symptoms among university students. Malaysian Journal of Medicine and Health Sciences. October 2022.
Dry eye syndrome. MedlinePlus [Internet]. Bethesda (MD): National Library of Medicine (US). December 2020.
TFOS DEWS II Report. Tear Film and Ocular Surface Society. Boston, MA, USA. Accessed January 2023.
Floppy eyelid syndrome: a comprehensive review. The Ocular Surface. January 2020.
Seite veröffentlicht in Dienstag, 1. September 2020
Seite aktualisiert in Dienstag, 21. Mai 2024
Medizinisch überprüft in Samstag, 28. Januar 2023






