Offenwinkelglaukom: Ursachen, Symptome und Behandlung
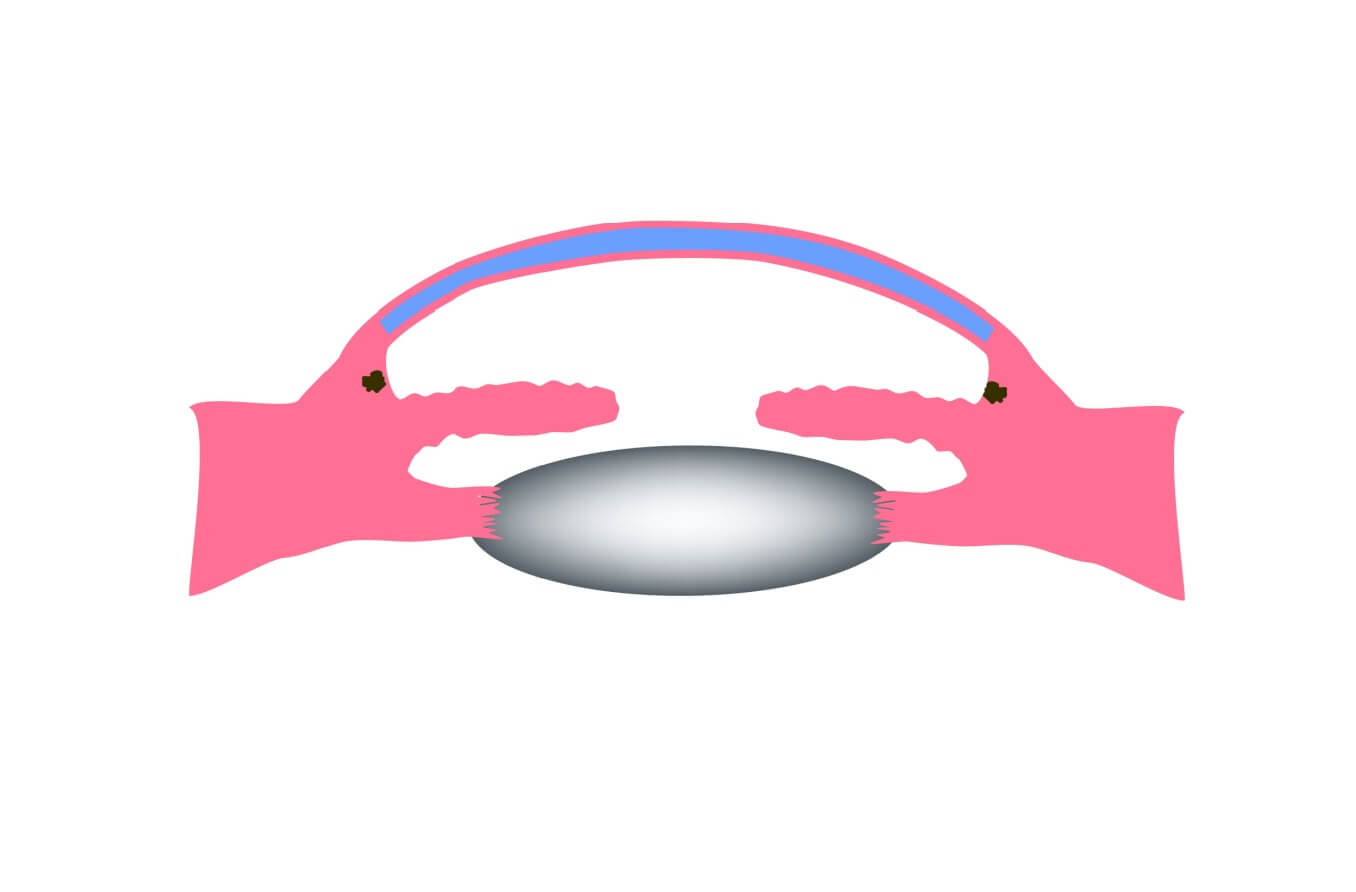
Was ist ein primäres Offenwinkelglaukom (POWG)?
Das primäre Offenwinkelglaukom (POWG) ist die häufigste Form des Glaukoms. Es tritt normalerweise auf, wenn der Druck im Auge im Laufe der Zeit langsam immer höher wird. Wenn der Augendruck zu stark ansteigt, kann dies zu einer Schädigung des Sehnervs und zu einem dauerhaften Verlust der Sehkraft führen.
Wenn Glaukom als „primär“ bezeichnet wird, bedeutet dies, dass es keine erkennbare Ursache hat. Es wird als „sekundär“ bezeichnet, wenn es durch einen bekannten Zustand oder ein bekanntes Problem verursacht wird. Primär- und Sekundärtypen können sowohl offene als auch geschlossene Winkel sein.
Das Glaukom ist nicht heilbar und erfordert daher eine lebenslange Behandlung. Allerdings spricht POWG in der Regel gut auf die Behandlung an, wenn es frühzeitig erkannt wird. Regelmäßige umfassende Augenuntersuchungen können zu einer Früherkennung führen und so einem Sehverlust vorbeugen.
Offenwinkelglaukom vs. Engwinkelglaukom
Offenwinkel- und Engwinkelglaukom sind die beiden Grundkategorien des Glaukoms. Obwohl sie möglicherweise miteinander verwechselt werden, weisen sie einige wesentliche Unterschiede auf.
Der erste wesentliche Unterschied besteht darin, was zu einem Anstieg des Augendrucks führt.
Der Ziliarkörper ist eine Struktur, die direkt hinter der Iris (dem farbigen Teil des Auges) sitzt. Eine seiner Aufgaben besteht darin, eine wichtige Flüssigkeit namens Kammerwasser zu erzeugen. Kammerwasser fließt über einen bestimmten Weg in die Vorderseite des Auges (die Vorderkammer). Dieser Weg ermöglicht es dem Kammerwasser, wichtige Nährstoffe und Sauerstoff an andere Teile des Auges, wie die Linse und die Hornhaut, zu senden.
Kammerwasser reguliert auch den Augeninnendruck (IOD) – der medizinische Name für Augendruck.
Sobald das Kammerwasser seinen Lauf genommen hat, fließen 80-90 % davon durch ein schwammartiges Gewebe ab, das Trabekelnetzwerk genannt wird. Dieses Netzwerk befindet sich am unteren Ende des Abflusswinkels des Auges, wo die Hornhaut auf die Iris trifft. Bei einem gesunden Auge ist dies ein ständiger Prozess. Der Ziliarkörper produziert ständig Kammerwasser, und das Kammerwasser fließt ständig durch das Trabekelnetzwerk ab.
Beim primären Offenwinkelglaukom erscheint der Abflusswinkel normal und klar. Aber oft gibt es tiefer im Kanal eine Verstopfung – denken Sie an ein verstopftes Rohr, das den Abfluss des Wassers aus Ihrem Spülbecken verhindert.
Experten gehen davon aus, dass sich im Trabekelnetzwerk ein Problem entwickelt, das den Flüssigkeitsdurchfluss verlangsamt. Mit der Zeit steigt der Augeninnendruck, weil der Kammerwasserabfluss nicht mit der Produktion Schritt halten kann.
Beim Engwinkelglaukom kann dies viel schneller passieren. Dieser Typ entsteht normalerweise, wenn der Druck hinter der Iris die Iris nach vorne drückt. Die Iris blockiert dann einen Teil oder den gesamten Abflusswinkel.
Wenn sich der Winkel verengt, begrenzt dies die Flüssigkeitsmenge, die zum Trabekelnetzwerk gelangt. Wenn sich der Winkel schließt, verhindert er, dass Flüssigkeit abfließen kann. Unter diesen Umständen wird immer noch reichlich Wasser produziert, aber nichts davon kann abfließen. Aus diesem Grund kann der Augeninnendruck sehr schnell ansteigen.
Ein weiterer wesentlicher Unterschied besteht in der Geschwindigkeit ihres Fortschreitens.
Das Offenwinkelglaukom gilt als chronisch, da der Augeninnendruck im Allgemeinen langsam ansteigt.
Das Engwinkelglaukom kann chronisch oder akut verlaufen. Chronisches Engwinkelglaukom (manchmal auch Engwinkelglaukom oder „schleichendes“ Glaukom genannt) verläuft normalerweise schleichend, wie POWG. Der akute Winkelschluss tritt plötzlich ein und führt zu einem deutlichen Anstieg des Augendrucks.
Während beide Formen von einem Augenarzt behandelt werden müssen, ist das akute Engwinkelglaukom ein medizinischer Notfall. Wenn Sie bei einem Engwinkelfehler nicht sofort einen Arzt aufsuchen, kann dies zu einem dauerhaften Sehverlust führen.
Es gibt auch wichtige Unterschiede in ihren Symptomen.
Beim primären Offenwinkelglaukom treten keine Frühsymptome auf. Sehverlust ist oft das erste Anzeichen dafür, dass etwas nicht stimmt. Doch wenn der Sehverlust spürbar wird, ist das Glaukom bereits in einem fortgeschrittenen Stadium. Es sind bereits umfangreiche und irreversible Schäden entstanden.
Die Symptome eines Engwinkelglaukoms können viel früher im Krankheitsverlauf auftreten. Dazu können Augenschmerzen, Übelkeit, stark verschwommenes Sehen, Kopfschmerzen und Lichthöfe oder „Regenbogen“ um Lichter bei schlechten Lichtverhältnissen gehören.
Ursachen des primären Offenwinkelglaukoms
Es gibt keine bekannte Ursache für ein primäres Offenwinkelglaukom. Aus diesem Grund wird es „primär“ genannt – es wird nicht durch etwas anderes verursacht (oder ist sekundär).
Die meisten Fälle von POWG entstehen, wenn die Abflusskanäle im Auge nicht genügend Flüssigkeit durchlassen. Experten verstehen zwar, dass die Probleme auf mikroskopischer Ebene auftreten, sind sich aber noch nicht sicher, was überhaupt dazu führt.
Obwohl es keine eindeutige, bekannte Ursache für das primäre Offenwinkelglaukom gibt, gibt es mehrere bekannte Risikofaktoren. Der wichtigste Risikofaktor ist ein hoher Augeninnendruck. Weitere Faktoren sind Familienanamnese, Hornhautdicke, Alter und bestimmte Brechungsfehler, wie z. B. hohe Myopie.
Erfahren Sie mehr darüber, wie und warum ein Glaukom entstehen kann
Anzeichen und Symptome
Ein bedauerlicher Aspekt des Offenwinkelglaukoms ist, dass es keine frühen Symptome aufweist. Dies gilt sowohl für primäre als auch für sekundäre Formen der Erkrankung. Normalerweise merken Patienten erst, dass etwas nicht stimmt, wenn sie einen Sehverlust bemerken.
Der Sehverlust durch ein Glaukom beginnt normalerweise an den äußeren Rändern Ihres Gesichtsfeldes und schleicht sich langsam in das zentrale Sehfeld ein. Da es in Ihrem peripheren Sichtfeld beginnt, ist es lange Zeit kaum wahrnehmbar.
Mit fortschreitender Krankheit geht ein größerer Teil Ihres Gesichtsfeldes verloren. Es könnte sich anfühlen, als würden Sie durch einen Tunnel schauen. Im Spätstadium beeinträchtigt das Glaukom das zentrale Sehvermögen und führt schließlich zur völligen Erblindung.
Sobald ein Offenwinkelglaukom erkannt wird, kann eine Behandlung dazu beitragen, einen weiteren Sehverlust zu verhindern. Allerdings kann sie den bereits entstandenen Schaden nicht reparieren. Aus diesem Grund sind regelmäßige Augenuntersuchungen so wichtig – bei einer Augenuntersuchung können frühe Anzeichen eines Glaukoms erkannt werden. Eine frühzeitige Erkennung kann es Ihnen ermöglichen, mit der Behandlung zu beginnen, bevor es zu einem Sehverlust kommt.
Diagnose und Behandlung
Ein Augenarzt kann mithilfe einer Reihe von Tests ein primäres Offenwinkelglaukom diagnostizieren. Wenn Sie Risikofaktoren für POWG haben, schlägt er möglicherweise vor, die Tests durchzuführen, auch wenn Sie keine Symptome haben. Zu den Hauptrisikofaktoren gehören:
Hoher Augendruck (IOD)
Alter 60 Jahre oder älter
Schwarze oder lateinamerikanische Abstammung
Es gibt mehrere gängige Tests, die ein Augenarzt zur Diagnose oder Überwachung von POWG verwenden kann:
Erweiterte Augenuntersuchung – Dies wird auch Fundusuntersuchung oder Ophthalmoskopie genannt. Durch die Pupillenerweiterung erhält der Arzt einen viel besseren Blick auf die Netzhaut und den Sehnerv. Die Untersuchung ist schmerzlos, aber die Pupillenerweiterung macht Sie lichtempfindlich und kann für einige Stunden zu Sehstörungen führen.
Der Augenarzt wird eine Lupe mit Licht verwenden, um Ihren Sehnerv einschließlich seiner Form und Farbe zu beurteilen. Wenn er der Meinung ist, dass der Sehnerv ungewöhnlich aussieht, werden Sie möglicherweise weiteren Tests unterzogen. Diese Tests können Tonometrie, Perimetrie, Gonioskopie, Pachymetrie oder optische Kohärenztomographie (OCT) umfassen.
Tonometrie – Tonometrietests messen den Augeninnendruck (IOD). Dadurch kann der Arzt beurteilen, welches Risiko für POWG besteht oder wie gut die Glaukombehandlung anschlägt.
Vor dem Test trägt der Augenarzt betäubende Tropfen auf die Augen des Patienten auf.
Der Patient sitzt normalerweise auf einem Untersuchungsstuhl und stützt sein Kinn und seine Stirn gegen eine Spaltlampe. Eine Spaltlampe ist ein Mikroskop mit hellem Licht, das häufig bei Augenuntersuchungen verwendet wird.
Anschließend übt der Augenarzt mit einem sogenannten Tonometer einen leichten Druck auf das Auge aus. Das Tonometer misst den Augeninnendruck, indem es den spürbaren Widerstand misst.
Manchmal wird dieser Test mit einem Luftstoß durchgeführt. Der Luftstoßtest ist nicht so genau wie andere Methoden, aber es ist ein „kontaktloser“ Test und erfordert keine betäubenden Tropfen. Dies kann es für einige Patienten zu einer guten Option für das Screening machen.
Der normale Augendruck liegt zwischen 12 mmHg und 21 mmHg. Allerdings kann jemand mit einem Augendruck in diesem Bereich dennoch ein Glaukom entwickeln. Dies wird als Normaldruckglaukom bezeichnet.
Perimetrie – Dieser Test wird auch als Gesichtsfeldtest bezeichnet und erstellt eine „Karte“ des Gesichtsfelds des Patienten. Die Ergebnisse können Aufschluss darüber geben, ob das Glaukom das Sehvermögen eines Patienten beeinträchtigt hat. Es kann auch das Ausmaß des Glaukom-bedingten Sehverlusts eines Patienten messen.
Der Test erfordert, dass der Patient geradeaus auf einen Bildschirm blickt. Während er nach vorne blickt, tauchen in verschiedenen Bereichen seines peripheren Sichtfeldes kleine Lichter auf. Der Augenarzt kann das Gesichtsfeld des Patienten anhand dessen bestimmen, wann und wo der Patient die Lichter sehen kann.
Gonioskopie – Mit diesem Test kann der Augenarzt messen, wie offen der Abflusswinkel ist. Er kann diesen Test durchführen, wenn ein Patient andere Anzeichen eines Glaukoms hat oder wenn er eine Augeninfektion oder -verletzung hat.
Um den Abflusswinkel zu überprüfen, betäubt der Augenarzt das Auge mit betäubenden Augentropfen. Anschließend wird ein sogenanntes Gonioskop am Auge angebracht.
Ein Gonioskop sitzt wie eine Kontaktlinse auf dem Auge. Es ist jedoch so weit vom Auge entfernt, dass der Arzt es festhalten und dorthin richten kann, wo er fokussieren muss. Das Gonioskop ist verspiegelt, wodurch der Augenarzt den Abflusswinkel betrachten und sehen kann, wie offen er ist. Wenn der Winkel eng oder geschlossen ist, deutet dies für den Arzt auf ein Engwinkelglaukom hin. Wenn der Winkel weit geöffnet ist, kann dies auf POWG hinweisen.
Pachymetrie – Die Pachymetrie misst, wie dick die Hornhaut des Patienten ist. Die Hornhaut ist die klare Kuppel vor der Iris und der Pupille.
Bevor dieser Test durchgeführt wird, werden dem Patienten betäubende Augentropfen aufgetragen, um den Komfort zu gewährleisten. Anschließend platziert der Augenarzt eine kleine Sonde, ein sogenanntes Pachymeter, vorne am Auge. Die Sonde misst mithilfe von Ultraschall die Hornhautdicke.
Die Messung der Hornhautdicke kann dabei helfen, das Glaukomrisiko eines Patienten zu bestimmen. Eine überdurchschnittlich dünne Hornhaut ist ein Risikofaktor für die Erkrankung.
Optische Kohärenztomographie (OCT) – OCT ist eine Bildgebungsart, die die Kontur und Dicke des Sehnervengewebes abbildet. Dies kann eine wirksame Methode sein, um eine sehr leichte Ausdünnung oder Schädigung dieses Gewebes im Frühstadium eines Glaukoms zu erkennen. Auch der Vergleich von über einen längeren Zeitraum aufgenommenen OCT-Bildern ist bei der Überwachung des Krankheitsverlaufs sehr hilfreich.
Die OCT ist schmerzlos und nicht-invasiv und dauert etwa 10 Minuten. Der Patient sitzt mit dem Gesicht zum bildgebenden Gerät, wobei sein Kopf auf Kinn- und Stirnstützen ruht. Während sich der Patient auf ein Ziel konzentriert, scannt das Gerät jedes Auge einzeln, um die Bilder zu erstellen.
Wenn einer oder mehrere dieser Tests eine POWG-Diagnose bestätigen, wird Ihr Augenarzt wahrscheinlich verschreibungspflichtige Augentropfen und/oder eine Laseroperation empfehlen.
Die meisten Fälle von Offenwinkelglaukom können mit medikamentösen Augentropfen behandelt werden. Laseroperationen können auch bei POWG wirksam sein und werden zunehmend zu einer häufigen Erstlinientherapie. In einigen Fällen sind jedoch möglicherweise orale Medikamente oder eine konventionelle Operation erforderlich.
Augentropfen
Augentropfen sind oft die erste Empfehlung eines Augenarztes zur Behandlung des primären Offenwinkelglaukoms. Die meisten Tropfen müssen nur ein- oder zweimal täglich aufgetragen werden, was sie zu einer praktischen Behandlungsoption macht.
Es gibt viele Arten von Glaukom-Augentropfen, aber alle wirken auf unterschiedliche Weise, um den Augeninnendruck zu senken. Einige Augentropfen wirken, indem sie dem Auge helfen, das Kammerwasser besser abzuleiten. Beispiele hierfür sind:
Miotische oder cholinerge Wirkstoffe wie Pilocarpin (Markenname: Isopto Carpine)
Prostaglandine wie Travoprost (Travatan Z), Latanoprost (Xalatan), Bimatoprost (Lumigan) und Tafluprost (Zioptan).
Stickoxide wie Latanoprosten bunod (Vyzulta)
Rho-Kinase-Hemmer, wie z. B. Netarsudil-Augenlösung 0,02 % (Rhopressa)
Ihr Arzt kann Ihnen auch Augentropfen verschreiben, die helfen, die Menge an Kammerwasser zu begrenzen, die Ihr Auge produziert. Zu den Augentropfen, die dies erreichen, gehören:
Betablocker wie Timolol (Timoptic oder Istalol) und Betaxolol (Betoptic)
Alpha-adrenerge Agonisten wie Brimonidin (Qoliana oder Alphagan P) und Apraclonidin (Iopidin)
Carboanhydrasehemmer wie Brinzolamid (Azopt) und Dorzolamid (Trusopt)
Es kommt häufig vor, dass Patienten zur Behandlung des Offenwinkelglaukoms mehr als eine Art Augentropfen benötigen. In diesem Fall kann Ihr Augenarzt Ihnen einen Kombinations-Augentropfen verschreiben. Diese Art von Tropfen bietet die Vorteile von zwei oder mehr Medikamenten in einer einzigen Lösung. Zu den häufig verschriebenen Kombinations-Augentropfen gehören:
Brimonidin und Brinzolamid (Simbrinza)
Timolol und Dorzolamid (Cosopt)
Timolol und Brimonidin (Combigan)
Netarsudil und Latanoprost (Rocklatan)
Orale Medikamente
Obwohl es selten vorkommt, ist es möglich, dass Ihr Augenarzt orale Medikamente zur Behandlung des Glaukoms verschreibt. Dies ist oft Patienten vorbehalten, die Augentropfen nicht gerne verwenden oder diese nicht regelmäßig anwenden können. Orale Medikamente können auch eine Option sein, wenn Augentropfen allein den Augeninnendruck nicht wirksam senken.
Zwei gängige orale Medikamente gegen Glaukom sind Acetazolamid und Methazolamid. Beide Medikamente sind Carboanhydrasehemmer. Carboanhydrase ist ein Protein, das die Flüssigkeitssekretion im gesamten Körper unterstützt, einschließlich der Augen.
Durch die Begrenzung dieses Proteins verringern diese Medikamente die Menge an wässriger Flüssigkeit, die das Auge produziert. Dies wiederum kann dazu beitragen, den Augeninnendruck zu senken.
Erfahren Sie mehr über Glaukom-Medikamente
Operationen
Eine Glaukomoperation ist eine Option, wenn Augentropfen und orale Medikamente den Augeninnendruck nicht ausreichend senken. Eine Glaukomoperation führt in der Regel zu positiven Ergebnissen, die meisten Patienten benötigen jedoch danach noch Augentropfen und/oder orale Medikamente.
Laserbehandlung
Verschiedene Arten von Laseroperationen können verschiedene Arten von Glaukom behandeln. Sie werden häufig zur Behandlung des Offenwinkelglaukoms eingesetzt, insbesondere in frühen oder weniger schweren Fällen. Zu den häufigsten Laserverfahren beim primären Offenwinkelglaukom gehören:
Selektive Lasertrabekuloplastik (SLT)
Argonlaser-Trabekuloplastik (ALT)
Laserzyklophotokoagulation (CPC)
Bei einer SLT erzeugt der Chirurg mithilfe eines Lasers neue Drainagekanäle im Trabekelnetzwerk. SLT ist die häufigste Laserbehandlung für POWG. Es hat sich kürzlich als wirksamere und praktischere erste Behandlungsoption als Augentropfen erwiesen.
ALT ähnelt SLT, außer dass die Laser energiereicher und weniger präzise sind. Wie SLT öffnet es neue Kanäle im Trabekelnetzwerk, um eine bessere Drainage zu fördern. Der Augeninnendruck wird bei etwa 75 % der Patienten mit einer ALT erfolgreich gesenkt.
Bei CPC zielen die Laser auf den Ziliarkörper, um dessen Fähigkeit, wässrige Flüssigkeit zu produzieren, zu hemmen. Ärzte reservieren CPC normalerweise für eine spätere Behandlung, da dabei Teile des Ziliarkörpers beschädigt werden. Darüber hinaus können sich diese geschädigten Bereiche des Ziliarkörpers regenerieren. Dies bedeutet, dass CPC häufig erneut durchgeführt werden muss.
Minimalinvasive Glaukomchirurgie (MIGS)
MIGS-Verfahren sind invasiver als Laserbehandlungen, jedoch weitaus weniger invasiver als herkömmliche Operationen. Sie sind eine Option für bestimmte Patienten, bei denen mit Medikamenten oder Laseroperationen keine optimalen Ergebnisse erzielt wurden.
MIGS sind attraktiv, weil sie den Augeninnendruck mit sehr kurzer Erholungszeit oder Nachsorge senken können. Viele Arten von MIGS werden jedoch nur in Kombination mit einer Kataraktoperation durchgeführt.
Zwei gängige MIGS bei Offenwinkelglaukom sind das Trabektom und der iStent-Trabekelbypass.
Bei der Trabektomoperation wird eine kleine Menge Gewebe aus dem Trabekelnetzwerk entfernt. Der Chirurg verwendet ein kleines Instrument namens Trabektom, das das Gewebe entfernt und den Bereich außerdem spült und kauterisiert.
Der Einschnitt erfolgt in der Hornhaut und ist viel kleiner als bei einer herkömmlichen Operation. Dadurch bestehen für den Patienten häufig geringere Risiken. Das Trabektom kann allein und ohne Kataraktoperation durchgeführt werden.
Beim iStent-Verfahren wird ein nahezu mikroskopisch kleiner Schlauch in die Drainagestrukturen des Auges platziert. Der Chirurg macht einen kleinen Einschnitt in die Hornhaut und injiziert dann den iStent mit einem speziellen Gerät an seinen Platz.
Der Schlauch ermöglicht es, dass Kammerwasser den natürlichen Abfluss des Auges umgeht, was zur Senkung des Augeninnendrucks beiträgt. Dieser Eingriff kann nur während einer Kataraktoperation durchgeführt werden.
Konventionelle Chirurgie
Die konventionelle Glaukomchirurgie ist komplexer und invasiver als Laser- oder MIGS-Verfahren. Da es invasiver ist, dauert die Durchführung in der Regel länger und die Erholungsphase ist länger. Die beiden häufigsten konventionellen Eingriffe sind die Trabekulektomie und die Drainageimplantation.
Bei einer Trabekulektomie wird eine lappenartige Öffnung in der Sklera (dem weißen Teil des Auges) unter dem Augenlid angelegt. Dies geschieht, um einen Durchgang für den Abfluss des Kammerwassers zu schaffen.
Der Chirurg macht Schnitte durch die Bindehaut und die Sklera, um den Lappen zu erzeugen. Als nächstes erzeugt er einen winzigen Tunnel von der Innenseite der Klappe bis zur Vorderseite des Auges. Zum Schluss legt er die Klappe wieder an ihren Platz und schließt sie mit losen Stichen an den Rändern. Dadurch entsteht eine kleine Tasche oder ein „Filter“, der dabei hilft, die Menge der austretenden Kammerflüssigkeit zu regulieren. Eine Trabekulektomie dauert normalerweise weniger als eine Stunde.
Bei einer Glaukomimplantation erstellt der Chirurg eine Tasche zwischen Bindehaut und Sklera. Hier wird die Basis des Implantats angebracht.
Auch wenn die Implantate leicht variieren, verfügen sie alle über einen winzigen, flexiblen Schlauch, der an einer dünnen Platte befestigt ist. Die Platte liegt in der Tasche an der Sklera an. Anschließend wird der Schlauch durch die Sklera vor das Auge eingeführt. Das Implantat lässt die wässrige Flüssigkeit durch den Schlauch fließen und sammelt sich in der kleinen Platte, bis sie auf natürliche Weise vom Körper aufgenommen wird. Der Vorgang dauert etwa eine Stunde oder weniger.
Es liegt an Ihrem Augenarzt, zu entscheiden, ob Sie für eine Glaukomoperation in Frage kommt. Wenn Sie einen chirurgischen Eingriff benötigen, helfen wir Ihnen bei der Entscheidung, welcher Eingriff für Sie der richtige ist.
Erfahren Sie mehr über Glaukomoperationen
Risikofaktoren
Bestimmte Merkmale erhöhen das Risiko, ein Offenwinkelglaukom zu entwickeln. Zu diesen Merkmalen gehören:
Erhöhter Augeninnendruck
Es gibt eine Familiengeschichte mit POWG
Schwarze oder lateinamerikanische Abstammung haben
Alter 40+ Jahre
Hohe Myopie (schwere Kurzsichtigkeit)
Einnahme oraler Verhütungspillen
Unkontrollierte Ängste und/oder Stress
Typ-2-Diabetes
Fettleibigkeit
Übermäßiger Alkoholkonsum
Schlafapnoe
Dünnere Hornhautdicke als üblich
Zu hoher oder zu niedriger Blutdruck
Migränekopfschmerzen oder Gefäßspasmus-Störung
Wenn Sie einen oder mehrere dieser Risikofaktoren haben, ist es wichtig, regelmäßig umfassende Augenuntersuchungen durchführen zu lassen.
Augengesundheitsexperten empfehlen jährliche Augenuntersuchungen für alle Menschen über 6 Jahre, unabhängig von Symptomen oder Risikofaktoren. Menschen mit Risikofaktoren für Augenerkrankungen benötigen sie möglicherweise häufiger. Die einzige Möglichkeit, ein gesundes Sehvermögen zu gewährleisten und Augenkrankheiten wie Glaukom in Schach zu halten, sind regelmäßige Augenuntersuchungen.
Wann sollte man einen Augenarzt aufsuchen?
Suchen Sie sofort einen Augenarzt auf, wenn Sie Unschärfe oder schattenartige Dunkelheit in Ihrem peripheren Sehfeld bemerken. Sie sollten auch regelmäßig Ihren Augenarzt aufsuchen, wenn bei Ihnen ein oder mehrere Risikofaktoren für ein Glaukom vorliegen.
Wenn bei Ihnen ein Glaukom diagnostiziert wurde, ist die Einhaltung Ihrer Behandlungsanweisungen von entscheidender Bedeutung. Dazu gehören Anweisungen zu Medikamenten und die Teilnahme an allen geplanten Kontrolluntersuchungen. Ihr Augenarzt muss Sie regelmäßig sehen, um sicherzustellen, dass die Behandlung ordnungsgemäß funktioniert.
Amber McManes hat zu diesem Artikel beigetragen.
Types of glaucoma. Glaucoma Research Foundation. Accessed May 2023.
Don't let glaucoma steal your sight! Centers for Disease Control and Prevention. November 2020.
Glaucoma. Penn Medicine. August 2022.
Glaucoma and the importance of the eye’s drainage system. BrightFocus Foundation. July 2021.
What is primary open-angle glaucoma? Glaucoma Research Foundation. Accessed May 2023.
What is angle-closure glaucoma? Glaucoma Research Foundation. Accessed May 2023.
Primary open-angle glaucoma. Merck Manual Professional Version. April 2023.
Types of glaucoma. National Eye Institute. September 2021.
Primary open-angle glaucoma. American Academy of Ophthalmology. EyeWiki. March 2023.
What are the signs of open angle glaucoma? Keck Medicine of USC. January 2022.
Open-angle glaucoma: are there symptoms? BrightFocus Foundation. July 2021.
Glaucoma tests. MedlinePlus [Internet]. National Library of Medicine. December 2020.
Five common glaucoma tests. Glaucoma Research Foundation. August 2022.
Glaucoma tests. Cleveland Clinic. March 2022.
Glaucoma medicines. National Eye Institute. July 2021.
Treatments for open-angle glaucoma. BrightFocus Foundation. July 2021.
Acetazolamide. Drugs.com. September 2022.
Methazolamide. Drugs.com. October 2022.
Laser surgery. Glaucoma Research Foundation. March 2022.
Glaucoma surgery series: cyclophotocoagulation. BrightFocus Foundation. August 2021.
Role of minimally invasive glaucoma surgery in the management of chronic open-angle glaucoma. Scientific Reports. November 2021.
What are the benefits and risks of minimally invasive (Trabectome) surgery for treating glaucoma (a common eye condition)? Cochrane Database of Systematic Reviews. February 2021.
iStent. Wills Eye Hospital. Accessed May 2023.
Incisional surgery for glaucoma. Glaucoma Research Foundation. March 2022.
Glaucoma surgery. National Eye Institute. January 2022.
Trabeculectomy surgery for glaucoma. Wills Eye Hospital. Accessed May 2023.
What is a glaucoma drainage implant? American Academy of Ophthalmology. EyeSmart. April 2023.
Open angle glaucoma. StatPearls [Internet]. August 2022.
Seite veröffentlicht in Dienstag, 14. Mai 2024
Seite aktualisiert in Dienstag, 21. Mai 2024
Medizinisch überprüft in Samstag, 3. Juni 2023






