Stye (orgelet):
causes, symptômes et prévention

Qu'est-ce qu'un orgelet ?
Un orgelet est une infection d'une glande sébacée située dans la paupière. Il est généralement causé par des bactéries, souvent des staphylocoques, et se développe le long du bord de la paupière, là où poussent les cils. Bien que moins fréquent, un orgelet peut également apparaître à l'intérieur de la paupière.
Les orgelets se manifestent par des bosses rouges, enflées et douloureuses. Il est courant qu'ils se remplissent de pus, ressemblant ainsi à des boutons ou à des furoncles sur les paupières. Les orgelets, les boutons et les furoncles sont des conditions similaires, toutes causées par des glandes sébacées obstruées, enflammées ou infectées. Un bouton peut ou non être infecté, mais les orgelets et les furoncles sont toujours des infections. Selon l'American Academy of Dermatology Association, un orgelet est considéré comme un type de furoncle sur la paupière.
Types d'orgelets
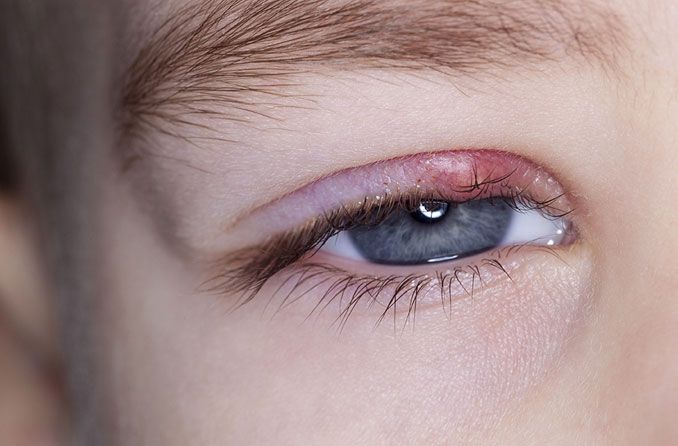
Le terme médical utilisé par les ophtalmologistes pour désigner un orgelet est "hordéole". Un orgelet est toujours le résultat d'une infection dans une glande sébacée de la paupière, mais l'emplacement de l'infection dépend du type de glande touchée. Le type de glande sébacée infectée détermine où l'hordéole se développera sur la paupière.
Orgelet externe
Un orgelet qui se forme le long de la ligne des cils est appelé orgelet externe. Ce type d’hordéole est causé par l'infection d'une glande sébacée située dans un follicule de cil. L'orgelet externe est le type le plus courant d'hordéole.
Orgelet interne
Un orgelet qui se forme à l'intérieur de la paupière est appelé orgelet interne. Ce type d’hordéole est causé par une infection d'une glande sébacée appelée glande de Meibomius. Les orgelets internes sont beaucoup moins fréquents que les orgelets externes.
Un chalazion est une bosse qui se forme à l'intérieur de la paupière en raison du blocage d'une glande de Meibomius, une glande sébacée située dans les paupières. Contrairement à un orgelet, qui est souvent une infection bactérienne, le chalazion est généralement non infecté et tend à être moins douloureux. Il peut persister plus longtemps qu'un orgelet et parfois, un orgelet peut évoluer en chalazion si l'infection disparaît mais que la glande reste bouchée.
Bien que le chalazion soit souvent bénin, il est essentiel de différencier cette affection d'autres problèmes oculaires, tels que les milia (petits kystes de kératine), les acrochordons (petites excroissances de peau), les papillomes (tumeurs bénignes), ou dans de rares cas, le cancer. Si une bosse sur la paupière persiste ou devient douloureuse, il est recommandé de consulter un professionnel de santé pour un diagnostic précis.
Signes et symptômes
Les signes et symptômes des orgelets et des chalazions sont similaires, mais quelques différences clés permettent de les distinguer.
Un orgelet externe se manifeste par une petite bosse rouge visible à l'extérieur de la paupière, généralement le long de la ligne des cils. Il peut évoluer en un abcès avec un "point blanc", ressemblant à un bouton sur l'œil. L'orgelet interne (hordeolum interne) est similaire, mais se développe à l'intérieur de la paupière.
Les premiers symptômes incluent une sensibilité accrue de la paupière, ainsi qu'une sensation d'irritation ou de douleur dans l'œil. La paupière peut également devenir rouge et enflée. Avec le temps, l'orgelet se développe, formant une bosse plus prononcée.
L'hordéole, qu'elle soit externe ou interne, est généralement douloureuse et peut entraîner un gonflement de toute la paupière. Parmi les autres symptômes possibles, on peut noter :
Larmoiement fréquent dans l'œil affecté.
Écoulement oculaire ou formation de croûtes sur la paupière.
Sensibilité accrue à la lumière.
Sensation de corps étranger, comme si quelque chose était « dans » l'œil.
Vision floue, due au pus ou à l'écoulement dans l'œil.
Un chalazion se forme également à l'intérieur de la paupière. De l'extérieur, il ressemble à une petite boule sous la peau, souvent située plus loin des cils que l'hordéole. Contrairement à l'hordéole, le chalazion n'est généralement pas douloureux.
Souvent, les chalazions ne présentent pas de symptômes au début, et ils ne sont remarqués que lorsqu'ils deviennent suffisamment gros. Dans certains cas, ils peuvent atteindre la taille d'un pois. Si un chalazion devient assez grand, il peut exercer une pression sur la surface de l'œil, provoquant une déformation de la vision.
Les orgelets, qui peuvent se former sur la paupière supérieure ou inférieure, peuvent être externes ou internes. Ils durent généralement de deux jours à une semaine avant de disparaître d'eux-mêmes.
En revanche, les chalazions sont toujours internes. Bien qu'ils puissent se développer sur l'une ou l'autre des paupières, ils sont plus fréquents sur la paupière supérieure. Les chalazions sont généralement plus gros que les orgelets et peuvent persister pendant plusieurs semaines, voire plusieurs mois.
Causes et facteurs de risque
La plupart des orgelets sont causés par une infection staphylococcique. Lorsque les glandes sébacées des paupières se bouchent en raison de l'accumulation de peau morte, de saleté ou de maquillage, les bactéries staphylocoques peuvent s'y retrouver piégées et provoquer une infection. Les acariens Demodex peuvent également contribuer à l'apparition des orgelets en transportant des bactéries dans les glandes sébacées ou, lorsqu'ils sont présents en grand nombre, en les endommageant et en les obstruant.
Comme toute infection bactérienne, un orgelet est techniquement contagieux. Cependant, il est peu probable d'attraper un orgelet simplement en étant proche de quelqu'un qui en a un. Les bactéries staphylocoques sont couramment présentes sur notre peau et peuvent être transmises en partageant des objets personnels ou en touchant des surfaces communes. Le staphylocoque peut facilement être transféré aux yeux si vous vous touchez les yeux sans vous laver les mains.
Tout comme il est déconseillé de faire éclater un bouton, il est important de ne jamais essayer de percer un orgelet. Il est préférable de laisser l'orgelet s'ouvrir naturellement. Le percer soi-même risque de propager l'infection à d'autres glandes de la paupière et d'aggraver la situation.
Bien que n'importe qui puisse développer une glande sébacée obstruée dans la paupière, certains facteurs de risque peuvent augmenter la probabilité d'un orgelet. Une mauvaise hygiène, comme le fait de ne pas se laver les mains fréquemment ou de ne pas se démaquiller, accroît le risque.
D'autres facteurs de risque incluent une alimentation déséquilibrée, la peau sèche, et des antécédents d'orgelets. Étant donné qu'un orgelet est une infection, tout ce qui affaiblit le système immunitaire, comme le stress ou le manque de sommeil, peut augmenter la vulnérabilité. De plus, le manque de sommeil peut entraîner un frottement fréquent des yeux, ce qui constitue également un facteur de risque.
Certaines conditions médicales peuvent également augmenter le risque de développer un orgelet, notamment :
Diabète
Fluctuations hormonales
Hypercholestérolémie (taux élevé de « mauvais » cholestérol)
Certaines affections oculaires et cutanées constituent également des facteurs de risque, telles que:
Blépharite (inflammation des paupières)
Dermatite
Rosacée oculaire
VOIR EN RELATION : Causes de l'orgelet oculaire, facteurs de risque et prévention
Traitement et diagnostic
Votre ophtalmologiste peut généralement diagnostiquer un orgelet ou un chalazion simplement en les observant. Dans la plupart des cas, aucun traitement médical n'est nécessaire, car ces affections ont tendance à disparaître d'elles-mêmes. Les orgelets, en particulier, sont souvent de si courte durée que l'infection peut déjà être en train de guérir ou avoir disparu au moment de votre rendez-vous.
Cependant, il est toujours recommandé de contacter votre ophtalmologiste dès les premiers signes d'un problème. Selon le diagnostic, il pourra vous prescrire une pommade ou un autre médicament pour accélérer la guérison. De plus, votre ophtalmologiste pourra identifier et traiter toute cause sous-jacente, comme la maladie des glandes de Meibomius.
Un traitement précoce et le respect des instructions de votre ophtalmologiste peuvent également aider à prévenir la transformation d'un orgelet en chalazion. Les orgelets qui persistent longtemps et les chalazions de grande taille nécessitent parfois un traitement médical, qui peut aller des antibiotiques oraux au drainage chirurgical. Un traitement précoce peut vous permettre d'éviter une procédure plus invasive à l'avenir.
Dans tous les cas, vous pouvez accélérer le processus de guérison avec quelques remèdes maison simples. Tout d'abord, l'hygiène est primordiale : assurez-vous de garder vos paupières propres et évitez de toucher vos yeux sans vous être lavé les mains au préalable.
Les compresses chaudes constituent également un traitement maison efficace pour les orgelets et les chalazions. Appliquez un chiffon chaud et humide (ou un sachet de thé) sur la zone affectée pendant au moins cinq minutes, plusieurs fois par jour. Cette chaleur aide à déboucher les glandes sébacées et à favoriser la guérison. Vous pouvez également trouver des compresses spécifiques en pharmacie ou chez votre médecin, qui restent chaudes plus longtemps que les chiffons ou les sachets de thé.
Un massage très doux de la zone enflammée de la paupière peut également être bénéfique pour favoriser le drainage et soulager l'inflammation.
Comment prévenir un orgelet
Tout comme pour le traitement à domicile, la prévention des orgelets et des chalazions commence par une bonne hygiène. Évitez de vous toucher les yeux autant que possible, et ne le faites jamais sans vous être lavé les mains au préalable.
Il est également crucial de se laver le visage avant de dormir, même si vous ne portez pas de maquillage. Les produits cosmétiques ne doivent jamais être partagés, et il est recommandé de jeter les produits plus anciens tous les quelques mois pour éviter la contamination.
Respecter les instructions de port et d'entretien des lentilles de contact est également essentiel pour la prévention. Nettoyez et rangez toujours correctement vos lentilles, et évitez de dormir avec ou de les porter au-delà de leur date de péremption.
Complications
La plupart des orgelets et des chalazions sont inoffensifs et guérissent d'eux-mêmes sans complications majeures. Cependant, des complications peuvent survenir, notamment si vous pressez ou faites éclater la zone touchée. Des problèmes peuvent également apparaître si un orgelet gravement infecté n'est pas traité. De plus, un chalazion peut entraîner des complications s'il devient suffisamment gros.
Cellulite préseptale ou périorbitaire : La cellulite préseptale, également appelée cellulite périorbitaire, se manifeste lorsque l'infection s'étend à toute la paupière et aux tissus environnants. Cette condition nécessite un traitement médical, mais elle ne cause généralement pas de dommages permanents à elle seule. Toutefois, sans traitement approprié, elle peut évoluer en cellulite orbitaire, une infection beaucoup plus grave qui se propage plus profondément dans l'œil.
Presser ou faire éclater un orgelet peut entraîner la propagation de l'infection localisée, augmentant ainsi le risque de cellulite périorbitaire. De même, négliger de traiter un orgelet gravement infecté peut permettre à l'infection de se propager à d'autres zones de l'œil, augmentant ainsi le risque de complications graves.
Kyste de Meibomius
Le kyste de Meibomius est un autre terme pour désigner un chalazion. Parfois, un orgelet interne peut évoluer en kyste de Meibomius si le pus et les autres débris à l'intérieur de la glande obstruée ne s'évacuent pas complètement après la disparition de l'infection. Ces débris restés dans la glande peuvent se transformer en un kyste dur ou caoutchouteux.
Cependant, il est important de noter que les chalazions et d'autres kystes des paupières peuvent se former sans qu'il y ait eu d'orgelet préexistant. Les chalazions peuvent apparaître indépendamment d'une infection, simplement en raison du blocage des glandes sébacées.
Difformité esthétique et troubles visuels
Ces types de complications sont principalement associés aux chalazions, qui peuvent atteindre environ la taille d'un pois. Bien que les chalazions ne soient généralement pas douloureux, la masse sous la paupière peut être suffisamment visible de l'extérieur. Si un chalazion devient assez grand, il peut entraîner l'affaissement de la paupière (ptosis) et bloquer la vision, ou exercer une pression sur la cornée, provoquant une vision floue.
Dans certains cas, un orgelet ou un chalazion qui ne se draine pas correctement ou ne guérit pas comme prévu peut entraîner des complications supplémentaires. Cela peut inclure la formation d'une cicatrice sur le bord de la paupière, appelée « encoche de la paupière », ou, plus rarement, une fistule de la paupière. Un mauvais drainage et une cicatrisation inadéquate peuvent également conduire à la perte de cils au site de l'infection.
Quand consulter un ophtalmologiste
Bien que les orgelets et les chalazions guérissent généralement d'eux-mêmes, il est toujours recommandé de consulter un ophtalmologiste pour obtenir des conseils supplémentaires. Un ophtalmologiste peut fournir un diagnostic précis de la bosse sur la paupière et assurer un traitement approprié, tout en vous guidant sur les soins à apporter à la maison.
Même si vous avez déjà consulté un ophtalmologiste, il est important de planifier une nouvelle visite si vos symptômes s'aggravent ou si l'orgelet revient. Consultez immédiatement un ophtalmologiste si vous remarquez des changements dans votre vision, une sensibilité accrue à la lumière, des saignements, ou des cloques et croûtes sur les paupières.
Stye. American Academy of Ophthalmology. EyeWiki. April 2022.
Hordeolum (stye). American Optometric Association. Accessed October 2022.
Stye. Cleveland Clinic. October 2021.
Pimples. Cleveland Clinic. March 2022.
How to treat boils and styes. American Academy of Dermatology Association. Accessed October 2022.
Chalazion and hordeolum (stye). Merck Manual Professional Version. May 2022.
Chalazion. Cleveland Clinic. February 2021.
Styes and chalazia (inflammation of the eyelid): Overview. InformedHealth.org [Internet]. December 2019.
Chalazion and stye. Kellogg Eye Center. University of Michigan Health. Accessed October 2022.
Chalazion. Icahn School of Medicine at Mount Sinai. December 2020.
What are chalazia and styes? American Academy of Ophthalmology. EyeSmart. September 2022.
Stye. StatPearls [Internet]. May 2022.
Hordeolum. StatPearls [Internet]. August 2021.
Staph infection. Cleveland Clinic. June 2022.
Stye. Patient.info. July 2022.
Diagnosing stye. NYU Langone Health. Accessed October 2022.
Eyelid bump. MedlinePlus, National Library of Medicine. August 2020.
Periorbital cellulitis. MedlinePlus, National Library of Medicine. November 2021.
Preseptal and orbital cellulitis. Merck Manual Professional Version. August 2021.
Is it OK to pop a stye? American Academy of Ophthalmology. EyeSmart. March 2022.
Page publiée en mardi 18 mai 2021
Page mise à jour en mardi 20 mai 2025
Examiné médicalement en dimanche 30 octobre 2022








