Comment savoir si vous êtes atteint de DMLA ?

Trouvez un opticien proche de chez vous
RechercherQu'est-ce que la DMLA ?
La dégénérescence maculaire liée à l’âge (DMLA), ce n’est pas la vision qui baisse naturellement avec le temps, mais une véritable maladie de l’œil ! Cela dit, il est vrai que la DMLA apparaît après 50 ans. On estime que 10 % de la population âgée de 65 à 75 ans serait touchée, et 25 à 30% des plus de 75 ans¹.
L’âge n’est d’ailleurs pas le principal facteur de risque. Il existe aussi une prédisposition génétique, certaines familles étant davantage touchées que d’autres. L’hygiène de vie joue également un rôle important dans la survenue de la DMLA. Le tabac fait grimper le risque, tout comme le surpoids ou encore une mauvaise alimentation, notamment des carences en vitamines et antioxydants. L’exposition excessive à la lumière bleue, émise par le soleil et les écrans, accélère le vieillissement rétinien et pourrait également participer à son apparition ²...
Comment la DMLA survient-elle ?

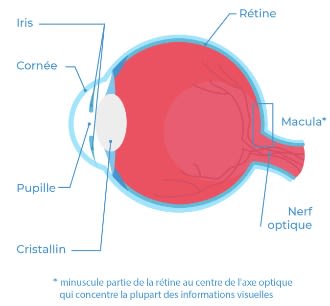
Pour comprendre le mécanisme en jeu dans la DMLA, il faut savoir que cette maladie est liée au vieillissement de la macula. La macula se trouve dans la partie centrale de la rétine, au fond de l’œil, elle joue un rôle essentiel dans la vision : elle transmet 90 % de l’information visuelle à elle seule !
La phase précoce de la DMLA est appelée la maculopathie liée à l’âge (MLA). Durant cette période, de petits dépôts blanchâtres s’accumulent dans la macula et autour de celle-ci. Ils sont visibles lors d’un examen du fond de l’œil, mais ne causent pas ou peu de gêne visuelle.
Ensuite, deux scénarii sont possibles :
La MLA peut ne pas évoluer jusqu’à la fin de la vie. C’est ce qu’il se passe dans la moitié des cas.
La MLA évolue en une forme dégénérative. On parle alors de dégénérescence maculaire liée à l’âge, ou DMLA.
Une maladie, deux formes distinctes
La DMLA « atrophique » ou « sèche », qui représente 80 à 85 % des cas. Dans cette forme, la macula perd sa structure normale : elle s’atrophie, s’amincit jusqu’à ce que des trous se forment. Ce phénomène est très progressif. Lorsqu’un seul œil est touché, on peut conserver une vision satisfaisante durant plusieurs années, l’œil non touché compensant la vue. Le médecin propose souvent des compléments alimentaires (vitamines C et E, cuivre et zinc, mais aussi lutéine et zéaxanthine) qui retardent la progression de la maladie. Des traitements pour la DMLA « sèche » sont en cours d’études mais pas encore validés scientifiquement.
La DMLA « exsudative » ou « humide », qui représente 15 à 20 % des cas. Dans ce cas, des vaisseaux sanguins (néo-vaisseaux) se développent anormalement dans la macula. Ils laissent s’échapper une exsudation, provoquant un soulèvement de la rétine, ou du sang, induisant une hémorragie. L’évolution de la DMLA humide peut être rapide et conduire à la perte de la vision centrale en quelques semaines. Ce processus peut heureusement être ralenti, voire stoppé, grâce à un traitement et à un suivi médical régulier.
Quels sont les signes évocateurs de DMLA ?
Durant les premières années de la maladie, elle est parfois si discrète qu’elle passe complètement inaperçue. Pourtant, une prise en charge précoce peut donner de meilleurs résultats. C’est pourquoi il est important de consulter régulièrement son ophtalmologiste après 50 ans.
Voici quelques signes d’une atteinte de DMLA :
La vision d’un œil ou des deux yeux baisse.
Les images paraissent comme déformées. Les lignes droites en particulier semblent courbes.
La partie centrale du champ de vision n’est pas nette. Ce symptôme peut survenir très progressivement ou brutalement, selon la forme de la DMLA.
Une ou plusieurs taches sombres apparaissent au centre du champ de vision.
Souvent, la DMLA commence par toucher un seul œil, il faut donc veiller à tester sa vue en masquant un œil après l’autre. Regardez cette grille, dite d’Amsler, avec vos lunettes ou vos lentilles, un œil après l’autre et fixez le point central. Toutes les lignes doivent rester parfaitement droites et les carrés exactement de la même taille.
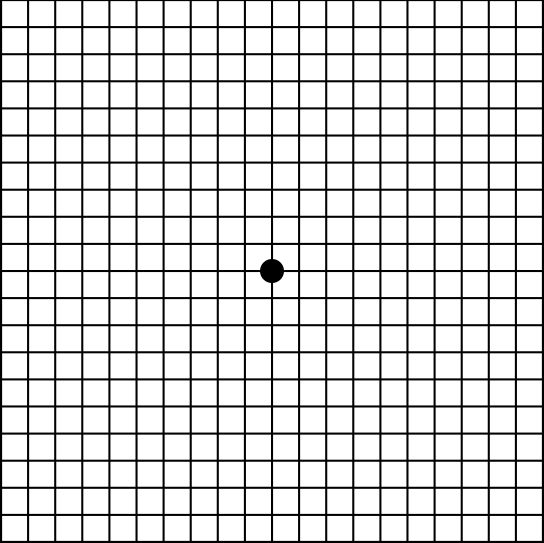
Une grille d’Amsler se compose de lignes droites, avec un point de référence au centre. Une personne atteinte de dégénerescence maculaire peut voir certaines de ces lignes ondulées ou floues, avec quelques zones sombres au centre.
Quels examens pour diagnostiquer la DMLA ?
Vous reconnaissez l’un de ces signes ? Il est vivement recommandé de consulter un ophtalmologiste sans attendre. Ce professionnel réalisera alors plusieurs examens :
Des mesures de l’acuité visuelle.
Un fond d’œil.
Une tomographie en cohérence optique ou OCT.
Si besoin une angiographie.
Si l’ophtalmologiste diagnostique une DMLA de forme humide, il pourra proposer un traitement qui lutte contre la prolifération des vaisseaux rétiniens. Ce sont des injections effectuées dans l’œil. Leur objectif ? Ralentir, voire stopper, le développement des vaisseaux anormaux. Plus ces traitements sont administrés tôt, plus ils sont efficaces. D’où l’importance de prendre en charge la DMLA au plus vite, après l’apparition de ses premiers symptômes.
Dans les cas de DMLA "sèche", et si le champ de vision a été entamé, des séances d’orthoptie peuvent être prescrites pour apprendre à utiliser au mieux l’acuité visuelle restante et préserver l’autonomie du patient.
Vous en savez désormais un peu plus sur la DMLA. Vous vous posez encore des questions sur votre vue ? Passez notre examen en ligne, un premier indicateur pour savoir si vous êtes atteint de DMLA. Et surtout, parlez-en à votre ophtalmologiste !
La lumière bleue nocive induit du stress oxydant et limite les défenses antioxydantes, pouvant contribuer à accélérer le vieillissement rétinien, Marie et al., Cell Death and Disease, 2018.
Page publiée en mercredi 17 novembre 2021







