अलग हुआ रेटिना: कारण, लक्षण और उपचार
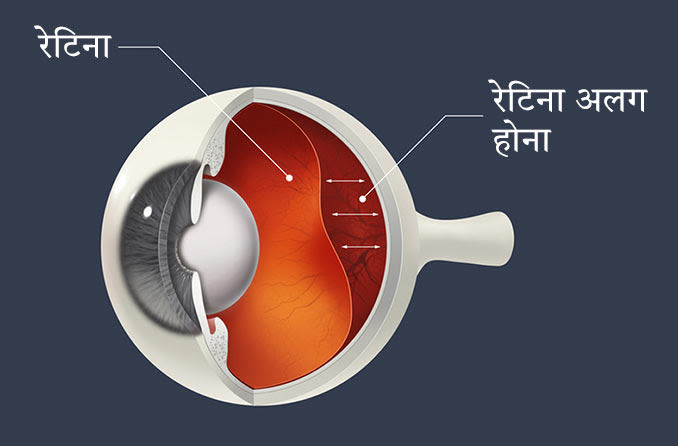
एक अलग हुआ रेटिना एक गंभीर और दृष्टि-जोखिम वाली घटना है, जो तब होता है जब रेटिना अपने अंतर्निहित सहायक ऊतक से अलग हो जाता है।
जब ये परतें अलग हो जाती हैं तो रेटिना कार्य नहीं कर सकता है। और अगर रेटिना को जल्द ही दोबारा जोड़ा नहीं जाता है, तो स्थायी दृष्टि हानि हो सकती है।
अलग हुआ रेटिना: लक्षण और संकेत
अगर आप अचानक नोटिस करते हैं आँखों के धब्बे, फ्लोटर्स और प्रकाश की चमक को, तो आप एक अलग हुए रेटिना के चेतावनी संकेतों का अनुभव कर रहे हो सकते हैं। आपकी दृष्टि धुंधली हो सकती है, या आपकी दृष्टि खराब हो सकती है।

अपने आँखों के सामने या अपने नज़र में एक परदा जैसा साया अगर आता है तो ये रेटिनल डिटैचमेंट (यानी रेटिना का अपनी जगह से अलग होना) का एक लक्षण हो सक्ता है
एक अन्य संकेत एक छाया या एक पर्दा दिखाई देना है जो आँख के ऊपर या किनारे से नीचे उतर रहा होता है।
ये लक्षण धीरे-धीरे हो सकते हैं क्योंकि रेटिना सहायक ऊतक से दूर खिंचता है, या यदि रेटिना तुरंत अलग हो जाए तो वे अचानक हो सकते हैं।
लगभग सात लोगों में से एक व्यक्ति को जो फ्लैशेस और फ्लोटर्स की अचानक शुरुआत का अनुभव करते हैं, उसे रेटिना संबंधी टियर या अलग होना हुआ होगा। और 50 प्रतिशत लोग जिन्हें रेटिनल टियर है, वे बाद में रेटिना के अलग होने का अनुभव करेंगे।
एक अलग रेटिना दर्द रहित होता है। यदि आप रेटिना के अलग होने के किसी भी दृश्य संकेतों का अनुभव करते हैं, तो अपने ऑप्टिशियन से तत्काल संपर्क करें। तत्काल उपचार खोई दृष्टि को पुनः प्राप्त करने के आपके आसार को बढ़ाता है।
रेटिना अलग क्यों होता है?
आँख या चेहरे पर चोट के कारण रेटिना अलग हो सकता है।
साथ ही निकट दृष्टि-दोष भी रेटिना के अलग होने का कारण बन सकता है। इसका कारण यह है कि बहुत अधिक निकट दृष्टि-दोष वाले लोगों में आमतौर पर पतले रेटिना के साथ सामान्य से अधिक लंबे नेत्रगोलक होते हैं जो अलग होने के लिए अधिक प्रवण होते हैं।
बहुत अधिक निकट दृष्टि-दोष वाले लोगों में दुर्लभ अवसरों पर लेसिक सर्जरी के बाद रेटिना अलग हो सकता है। मोतियाबिंद सर्जरी, ट्यूमर, नेत्र रोग और सिस्टेमिक रोग जैसे मधुमेह और सिकल सेल रोग भी रेटिना के अलग होने का कारण हो सकते हैं।
रेटिना के नीचे बढ़ने वाली नई रक्त वाहिकाएं - जो इस तरह के रोगों में हो सकती हैं जैसे कि डायबेटिक रेटिनोपैथी - रेटिना को अपने समर्थन नेटवर्क से दूर धकेल सकती हैं और साथ ही रेटिना के अलग होने का कारण बन सकती हैं।
रेटिना के अलग होने के उपचार
अलग हुए रेटिना की मरम्मत के लिए सर्जरी की आवश्यकता होती है। यह प्रक्रिया आमतौर पर एक रेटिनल विशेषज्ञ द्वारा की जाती है - ऐसा नेत्र रोग विशेषज्ञ जो रेटिना विकारों की चिकित्सा और शल्य चिकित्सा उपचार में उन्नत प्रशिक्षण से गुजरा होता है।
आमतौर पर, जितनी जल्दी रेटिना को फिर से जोड़ा जाता है, उतनी ही बेहतर संभावना है कि दृष्टि को फिर से बहाल किया जा सकता है।
रेटिना के अलग होने के उपचार के लिए इस्तेमाल की जाने वाली सर्जिकल प्रक्रियाओं में शामिल हैं:
स्क्लेरल बकलिंग सर्जरी
यह रेटिना के अलग होने की सबसे आम सर्जरी है, और इसमें आँख (स्क्लेरा) के बाहर सिलिकॉन या प्लास्टिक का एक छोटा बैंड संलग्न किया जाता है। यह बैंड आँख को अंदर की ओर सिकोड़ता है, जिससे रेटिना पर कर्षण कम हो जाता है और इस तरह रेटिना आँख की आंतरिक दीवार से फिर से जुड़ जाता है।
स्क्लेरल बकल आँख के पीछे के हिस्से से जुड़ा होता है और सर्जरी के बाद अदृश्य हो जाता है।
स्क्लेरल बकलिंग सर्जरी अक्सर रेटिना को उसके अंतर्निहित सहायक ऊतक (जिसे रेटिना पिगमेंट एपिथेलियम, या आरपीई कहा जाता है) को जोड़ने के लिए निम्न प्रक्रियाओं में से एक के साथ संयुक्त किया जाता है।
विट्रेक्टॉमी
इस प्रक्रिया में, साफ जेली जैसा द्रव आँख के पीछे वाले कक्ष से हटा दिया जाता है (विट्रेयस बॉडी) और रेटिना के अलग किए गए हिस्से को आरपीई पर वापस धकेलने के लिए साफ सिलिकॉन तेल के साथ बदल दिया जाता है।
न्यूमेटिक रेटिनोपेक्सी
इस प्रक्रिया में, आरपीई पर रेटिना के अलग हुए हिस्से को धकेलने के लिए सर्जन गैस के छोटे बुलबुले को विट्रेयस बॉडी में इंजेक्ट करता है।
यदि अलगाव रेटिना में टियर के कारण होता है, तो सर्जन आमतौर पर एक लेज़र या फ्रीजिंग प्रोब का उपयोग रेटिना को आरपीई और अंतर्निहित ऊतकों पर दृढ़ता से "स्पॉट वेल्ड" करने के लिए करता है और इस तरह टियर को सील करता है। यदि लेज़र का उपयोग किया जाता है, तो इसे लेज़र फोटोकोऐग्यूलेशन कहा जाता है; फ्रीजिंग प्रोब के उपयोग को क्रायोपेक्सी कहा जाता है।
रेटिना को सर्जरी से दोबारा जोड़ना हमेशा सफल नहीं होता है। सफलता के आसार अन्य कारकों के साथ-साथ रेटिना के अलग होने के स्थान, कारण और सीमा पर निर्भर करते हैं।
इसके अलावा, रेटिना का सफल रूप से दोबारा जुड़ना सामान्य दृष्टि की गारंटी नहीं देता है। आमतौर पर सर्जरी के बाद दृष्टि संबंधी परिणाम बेहतर होते हैं यदि अलगाव परिधीय रेटिना तक सीमित हो और मैक्युला प्रभावित नहीं है।
पेज प्रकाशित किया गया Monday, 2 November 2020






