Glaucoma de ángulo abierto: causas, síntomas y tratamiento
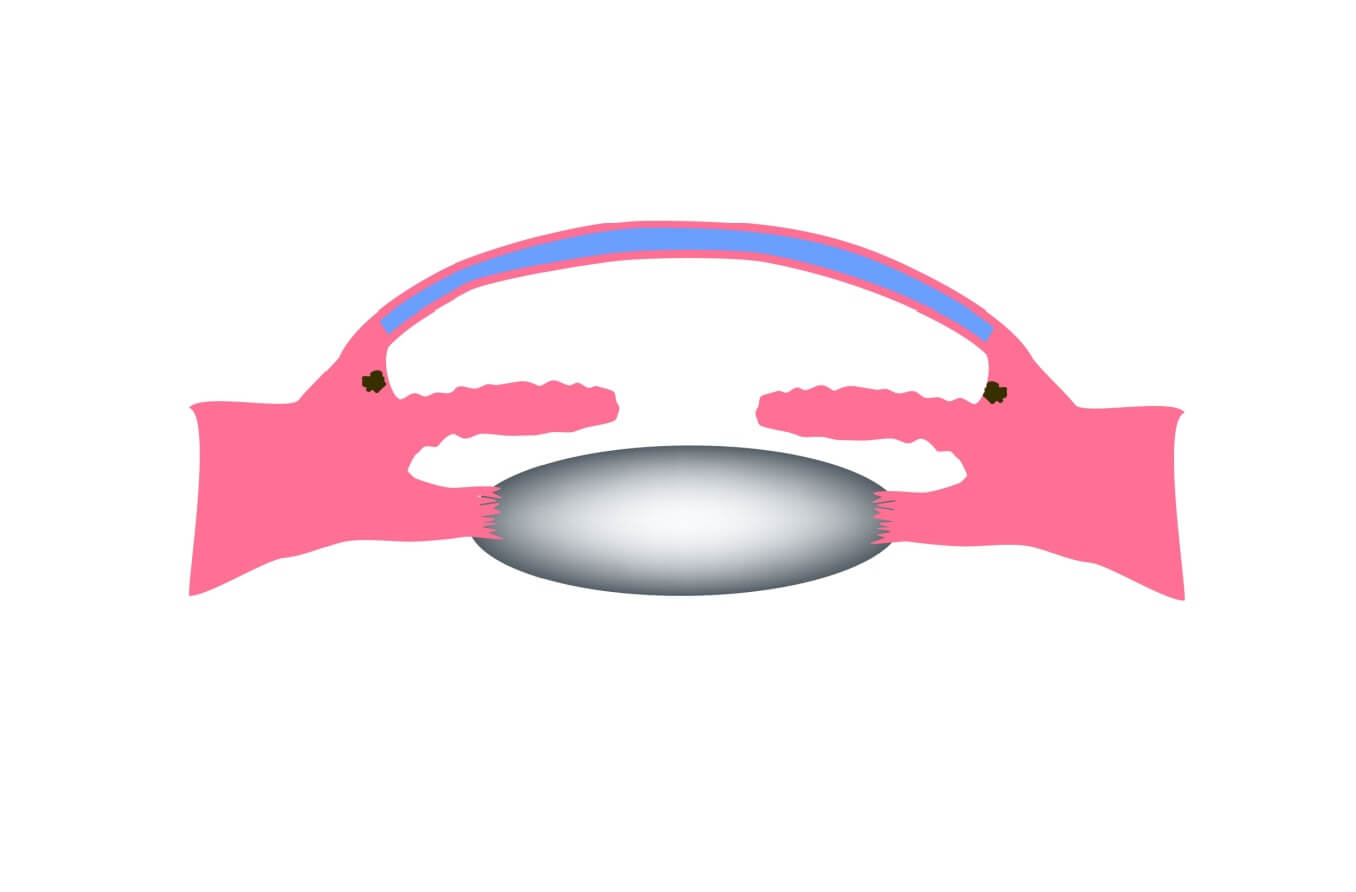
¿Qué es el glaucoma primario de ángulo abierto (GPAA)?
El glaucoma primario de ángulo abierto (GPAA) es el tipo más común de glaucoma. Por lo general, ocurre cuando la presión dentro del ojo aumenta lentamente con el tiempo. Si la presión ocular aumenta demasiado, puede dañar el nervio óptico y provocar una pérdida permanente de la visión.
Cuando el glaucoma se denomina "primario", significa que no tiene una causa identificable. Se llama "secundario" cuando es causado por una condición o problema conocido. Los tipos primario y secundario pueden ser de ángulo abierto o de ángulo cerrado.
No existe cura para el glaucoma, lo que significa que requiere tratamiento de por vida. Sin embargo, el GPAA suele responder bien al tratamiento cuando se detecta a tiempo. Realizarse exámenes oculares integrales con regularidad puede conducir a una detección temprana, lo que puede ayudar a prevenir la pérdida de visión.
Glaucoma de ángulo abierto versus glaucoma de ángulo cerrado
Los ángulos abiertos y cerrados son las dos categorías básicas de glaucoma. Si bien pueden confundirse entre sí, tienen algunas diferencias clave.
La primera diferencia clave es lo que conduce al aumento de la presión ocular.
El cuerpo ciliar es una estructura que se encuentra directamente detrás del iris (la parte coloreada del ojo). Una de sus funciones es crear un líquido importante llamado humor acuoso. El humor acuoso fluye a través de una ruta específica hacia la parte frontal del ojo (la cámara anterior). Esta ruta permite que el humor acuoso envíe nutrientes y oxígeno importantes a otras partes del ojo, como el cristalino y la córnea.
El humor acuoso también regula la presión intraocular (PIO), el nombre médico de la presión ocular.
Una vez que el humor acuoso ha seguido su curso, el 80%-90% del mismo drena a través de un tejido esponjoso llamado red trabecular. Esta red está ubicada en la parte inferior del ángulo de drenaje del ojo, donde la córnea se encuentra con el iris. En un ojo sano, este es un proceso constante. El cuerpo ciliar siempre produce humor acuoso y el humor acuoso siempre drena a través de la red trabecular.
En el glaucoma primario de ángulo abierto, el ángulo de drenaje parece normal y claro. Pero a menudo hay una obstrucción más profunda en el canal; piense en una tubería obstruida que impide que el fregadero drene.
Los expertos creen que se desarrolla un problema en la red trabecular que ralentiza la cantidad de líquido que puede pasar a través de ella. Con el tiempo, la PIO aumenta porque el flujo acuoso no puede seguir el ritmo de la producción.
En el glaucoma de ángulo cerrado, las cosas pueden suceder mucho más rápidamente. Este tipo generalmente se desarrolla cuando la presión detrás del iris lo empuja hacia adelante. Luego, el iris bloquea el ángulo de drenaje parcial o totalmente.
Si el ángulo se estrecha, limita la cantidad de líquido que llega a la red trabecular. Cuando el ángulo se cierra, bloquea el drenaje del líquido. En estas circunstancias, el líquido todavía se produce con toda su fuerza, pero no puede drenar. Esta es la razón por la que la PIO puede aumentar muy rápidamente.
APRENDE MÁS sobre el glaucoma de ángulo estrecho y cerrado
Otra diferencia clave está en sus tasas de progresión.
El glaucoma de ángulo abierto se considera crónico porque la PIO generalmente aumenta lentamente.
El glaucoma de ángulo cerrado puede ser crónico o agudo. El cierre de ángulo crónico (a veces llamado glaucoma de ángulo estrecho) suele ser gradual, como el GPAA. El cierre de ángulo agudo es repentino y provoca un aumento significativo de la presión ocular.
Si bien ambos tipos deben ser tratados por un oftalmólogo, el glaucoma agudo de ángulo cerrado es una emergencia médica. Si no se busca atención médica inmediata para el ángulo cerrado puede que provoque una pérdida permanente de la visión.
También existen diferencias importantes en sus síntomas.
El glaucoma primario de ángulo abierto no presenta síntomas tempranos. La pérdida de visión suele ser el primer indicio de que algo anda mal, pero cuando se nota la pérdida de visión, el glaucoma ya se encuentra en una fase avanzada. Ya se han producido daños extensos e irreversibles.
Los síntomas del glaucoma de ángulo cerrado pueden aparecer antes. Pueden incluir dolor de ojos, náuseas, visión muy borrosa, dolores de cabeza y halos o "arcoíris" alrededor de las luces en condiciones de poca luz.
Causas del glaucoma primario de ángulo abierto
No se conoce la causa del glaucoma primario de ángulo abierto.
La mayoría de los casos de GPAA se desarrollan cuando los canales de drenaje del ojo no dejan pasar suficiente líquido. Los expertos entienden que los problemas ocurren a nivel microscópico, pero aún no están seguros de qué los origina en primer lugar.
Si bien no existe una causa clara y conocida para el glaucoma primario de ángulo abierto, existen varios factores de riesgo conocidos. El factor de riesgo más importante es tener una PIO alta. Otros factores incluyen antecedentes familiares, grosor de la córnea, edad y ciertos errores de refracción, como la miopía alta.
APRENDE MÁS sobre cómo y por qué se puede desarrollar el glaucoma
Signos y síntomas
Un aspecto desafortunado del glaucoma de ángulo abierto es que no presenta síntomas tempranos. Esto es válido tanto para las formas primarias como secundarias de la enfermedad. Los pacientes generalmente no se dan cuenta de que algo anda mal hasta que notan pérdida de visión.
La pérdida de visión por glaucoma generalmente comienza en los bordes exteriores del campo visual y lentamente avanza hacia la visión central. Debido a que comienza en la visión periférica, es casi imperceptible durante mucho tiempo.
A medida que avanza la enfermedad, se perderá una mayor parte del campo visual. Puede que empiece a sentirse como si estuviera mirando a través de un túnel. En las últimas etapas, el glaucoma afecta la visión central y eventualmente conduce a una ceguera completa.
Una vez que se detecta el glaucoma de ángulo abierto, el tratamiento puede ayudar a prevenir una mayor pérdida de visión. Sin embargo, no puede reparar el daño que ya ocurrió. Por eso los exámenes oculares periódicos son tan importantes: un examen ocular puede detectar signos tempranos de glaucoma. La detección temprana puede permitirle iniciar el tratamiento antes de que se produzca la pérdida de visión.
Diagnóstico y tratamiento
Un oftalmólogo puede diagnosticar el glaucoma primario de ángulo abierto mediante una serie de pruebas. Es posible que le sugieran realizar las pruebas si tiene factores de riesgo de GPAA, incluso si no tiene síntomas. Algunos de los principales factores de riesgo incluyen:
Tener presión ocular alta (PIO)
Tener 60 años o más
Tener ascendencia negra o latinoamericana
Existen varias pruebas comunes que un oftalmólogo puede utilizar para diagnosticar o controlar el GPAA:
Examen de ojos con dilatación de las pupilas: también se denomina examen de fondo de ojo u oftalmoscopia. La dilatación de la pupila le permite al médico observar mucho mejor la retina y el nervio óptico. El examen es indoloro, pero la dilatación de la pupila lo hará sensible a la luz y puede nublar su visión durante algunas horas.
El oftalmólogo utilizará una lupa con una luz para evaluar el nervio óptico, incluyendo su forma y color. Si el nervio óptico parece inusual, es posible que le soliciten que se someta a otras pruebas. Estas pruebas pueden incluir tonometría, perimetría, gonioscopia, paquimetría o tomografía de coherencia óptica (OCT).
Tonometría: la prueba de tonometría mide la presión intraocular (PIO). Esto le permite al médico evaluar qué riesgo existe de GPAA o qué tan bien está funcionando el tratamiento del glaucoma.
Antes de la prueba, el oftalmólogo o técnico aplica gotas anestésicas en los ojos del paciente.
El paciente suele sentarse en una silla de examen, apoyando la barbilla y la frente contra una lámpara de hendidura. Una lámpara de hendidura es un microscopio con una luz brillante que se utiliza a menudo durante los exámenes de la vista.
Luego, el oftalmólogo utiliza un dispositivo llamado tonómetro para ejercer una pequeña cantidad de presión sobre el ojo. El tonómetro calcula la presión intraocular midiendo cuánta resistencia siente.
A veces, esta prueba se realiza con un soplo de aire. La prueba de soplo de aire no es tan precisa como otros métodos, pero es unaprueba "sin contacto" y no requiere gotas anestésicas. Esto puede convertirla en una buena opción para la detección en algunos pacientes.
La presión ocular normal está entre 12 mmHg y 21 mmHg. Sin embargo, alguien con una presión ocular dentro de este rango aún puede desarrollar glaucoma. Esto se llama glaucoma de tensión normal.
Perimetría: también conocida como prueba de campo visual, esta prueba crea un "mapa" del campo visual del paciente. Los resultados pueden determinar si el glaucoma ha afectado la visión del paciente. También puede medir el alcance de la pérdida de visión relacionada con el glaucoma de un paciente.
La prueba requiere que el paciente mire directamente a una pantalla. Mientras miran hacia adelante, aparecen pequeñas luces en diferentes áreas de su visión periférica. El oftalmólogo puede trazar un mapa del campo visual del paciente en función de cuándo y dónde el paciente puede ver las luces.
Gonioscopia: esta prueba le permite al oftalmólogo medir qué tan abierto está el ángulo de drenaje. Pueden realizar esta prueba si un paciente tiene otros signos de glaucoma o si tiene una infección o lesión ocular.
Para comprobar el ángulo de drenaje, el oftalmólogo adormece el ojo con gotas anestésicas. Luego colocará una herramienta llamada gonioscopio en el ojo.
Un gonioscopio se apoya en el ojo como si fuera un lente de contacto. Sin embargo, está lo suficientemente elevado fuera del ojo como para que el médico pueda sostenerlo y dirigirlo hacia donde necesita enfocarse. El gonioscopio tiene un espejo, lo que permite al oftalmólogo observar el ángulo de drenaje y ver qué tan abierto está. Si el ángulo es estrecho o cerrado, el médico puede sospechar glaucoma de ángulo cerrado. Si el ángulo está muy abierto, puede indicar GPAA.
Paquimetría: la paquimetría mide el grosor de la córnea del paciente. La córnea es la cúpula transparente situada delante del iris y la pupila.
Antes de realizar esta prueba, al paciente se le aplicarán gotas anestésicas para los ojos para garantizar su comodidad. Luego, el oftalmólogo colocará una pequeña sonda llamada paquímetro en la parte frontal del ojo. La sonda utiliza ultrasonido para medir el espesor de la córnea.
Medir el grosor de la córnea puede ayudar a determinar el riesgo de glaucoma de un paciente. Tener una córnea más delgada que el promedio es un factor de riesgo para desarrollar la enfermedad.
Tomografía de coherencia óptica (OCT): la OCT es un tipo de imagen que traza el contorno y el grosor del tejido del nervio óptico. Puede ser una forma eficaz de detectar un adelgazamiento o daño muy leve en este tejido en las primeras etapas del glaucoma. La comparación de imágenes OCT tomadas a lo largo del tiempo también es muy útil para controlar la progresión de la enfermedad.
La OCT es indolora y no invasiva y dura unos 10 minutos. El paciente se sienta frente a la máquina de imágenes con la cabeza apoyada en soportes para la barbilla y la frente. A medida que el paciente se enfoca en un objetivo, la máquina escanea cada ojo para crear las imágenes.
Si una o más de estas pruebas confirman un diagnóstico de GPAA, su oftalmólogo probablemente le recomendará gotas recetadas para los ojos y/o cirugía láser.
La mayoría de los casos de glaucoma de ángulo abierto se pueden tratar con gotas medicinales para los ojos. La cirugía láser también puede ser eficaz para el GPAA y se está convirtiendo en un tratamiento común de primera línea. Sin embargo, algunos casos pueden requerir medicación oral o cirugía convencional.
Gotas para los ojos
Las gotas para los ojos suelen ser la primera recomendación de los oftalmólogos para controlar el glaucoma primario de ángulo abierto. La mayoría de las gotas sólo deben aplicarse una o dos veces al día, lo que las convierte en una opción de tratamiento conveniente.
Hay muchos tipos de gotas oculares para el glaucoma, pero todas funcionan de diferentes maneras para reducir la PIO. Algunas gotas para los ojos funcionan ayudando al ojo a drenar el humor acuoso de forma más eficaz. Ejemplos de esto incluyen:
Agentes mióticos o colinérgicos, como pilocarpina (nombre comercial: Isopto Carpine)
Prostaglandinas, como travoprost (Travatan Z), latanoprost (Xalatan), bimatoprost (Lumigan) y tafluprost (Zioptan).
Óxidos nítricos, como latanoprosteno bunod (Vyzulta)
Inhibidores de la rho quinasa, como la solución oftálmica de netarsudil al 0,02 % (Rhopressa)
Su médico también puede recetarle gotas para los ojos que ayuden a limitar la cantidad de humor acuoso que produce el ojo. Las gotas para los ojos que logran esto incluyen:
Bloqueadores beta, como timolol (Timoptic o Istalol) y betaxolol (Betoptic)
Agonistas alfa-adrenérgicos, como brimonidina (Qoliana o Alphagan P) y apraclonidina (Iopidine)
Inhibidores de la anhidrasa carbónica, como brinzolamida (Azopt) y dorzolamida (Trusopt)
Es común que los pacientes necesiten más de un tipo de colirio para controlar el glaucoma de ángulo abierto. En este caso, el oftalmólogo puede recetarle un colirio combinado. Este tipo de gotas aportan los beneficios de dos o más medicamentos en una sola solución. Las gotas oftálmicas combinadas comúnmente recetadas incluyen:
Brimonidina y brinzolamida (Simbrinza)
Timolol y dorzolamida (Cosopt)
Timolol y brimonidina (Combigan)
Netarsudil y latanoprost (Rocklatan)
Medicamentos orales
Aunque es poco común, es posible que su oftalmólogo le recete medicamentos orales para tratar el glaucoma. Esto suele reservarse para pacientes a los que no les gusta usar gotas para los ojos o que no pueden usarlas de manera constante. La medicación oral también puede ser una opción cuando las gotas para los ojos por sí solas no reducen eficazmente la PIO.
Dos medicamentos orales comunes para el glaucoma son la acetazolamida y la metazolamida. Ambos medicamentos son inhibidores de la anhidrasa carbónica. La anhidrasa carbónica es una proteína que ayuda en la secreción de líquidos en todo el cuerpo, incluidos los ojos.
Al limitar esta proteína, se reduce la cantidad de líquido acuoso producido por el ojo. A su vez, esto puede ayudar a reducir la PIO.
MÁS INFORMACIÓN sobre los medicamentos para el glaucoma
Cirugías
La cirugía de glaucoma es una opción cuando las gotas para los ojos y los medicamentos orales no funcionan para reducir la PIO lo suficiente. La cirugía de glaucoma generalmente tiene resultados positivos, pero la mayoría de los pacientes siguen necesitando gotas para los ojos y/o medicamentos orales después de esta.
Cirugía láser
Diferentes tipos de cirugías láser pueden tratar diferentes tipos de glaucoma. A menudo se utilizan para tratar el glaucoma de ángulo abierto, especialmente en casos tempranos o menos graves. Los procedimientos con láser más comunes para el glaucoma primario de ángulo abierto incluyen:
Trabeculoplastia láser selectiva (SLT)
Trabeculoplastia con láser de argón (ALT)
Ciclofotocoagulación con láser (CPC)
Durante un SLT, el cirujano utiliza un láser para crear nuevos canales de drenaje en la red trabecular. SLT es el tratamiento con láser más común para GPAA. Recientemente se ha demostrado que es más eficaz y conveniente que las gotas para los ojos como primera opción de tratamiento.
ALT es similar a SLT, excepto que los láseres tienen mayor energía y menos precisión. Al igual que SLT, abre nuevos canales en la red trabecular para promover un mejor drenaje. La presión intraocular se reduce con éxito en alrededor del 75% de los pacientes a los que se les ha realizado una ALT.
En CPC, los láseres apuntan al cuerpo ciliar para inhibir su capacidad de producir líquido acuoso. Los médicos suelen reservar el CPC para un tratamiento en etapas posteriores, ya que implica dañar partes del cuerpo ciliar. Además, estas áreas dañadas del cuerpo ciliar pueden regenerarse. Esto puede significar que haya que rehacer el CPC.
Cirugía de glaucoma mínimamente invasiva (MIGS)
Los procedimientos MIGS son más invasivos que el tratamiento con láser, pero mucho menos que la cirugía convencional. Son opciones para ciertos pacientes que no han tenido resultados ideales con medicamentos o cirugía láser.
Los MIGS son atractivos porque pueden reducir la PIO con muy poco tiempo de recuperación o seguimiento. Sin embargo, muchos tipos de MIGS sólo se realizan en combinación con la cirugía de cataratas.
Dos MIGS comunes para el glaucoma de ángulo abierto son el trabectomo y el bypass trabecular iStent.
La cirugía de trabectoma implica extraer una pequeña cantidad de tejido de la red trabecular. El cirujano utiliza una pequeña herramienta llamada trabectomo, que extrae el tejido y también irriga y cauteriza el área.
La incisión se realiza en la córnea y es mucho más pequeña que la que se realiza durante la cirugía convencional. Esto significa que suele haber menos riesgos para el paciente. El trabectoma se puede realizar solo, sin cirugía de cataratas.
El procedimiento iStent implica colocar un tubo casi microscópico en las estructuras de drenaje del ojo. El cirujano hace una pequeña incisión en la córnea y luego utiliza un dispositivo especial para inyectar el iStent en su lugar.
El tubo permite que el líquido acuoso evite el drenaje natural del ojo, lo que ayuda a reducir la PIO. Este procedimiento sólo se puede realizar durante la cirugía de cataratas.
Cirugía convencional
La cirugía convencional de glaucoma es más compleja e invasiva que los procedimientos con láser o MIGS. Al ser más invasivo, suele tardar más en realizarse y tiene un período de recuperación más prolongado. Los dos procedimientos convencionales más comunes son la trabeculectomía y la cirugía de implante de drenaje.
Una trabeculectomía implica hacer una abertura similar a un colgajo en la esclerótica (la parte blanca del ojo), debajo del párpado. Esto se hace para crear un conducto para que drene el humor acuoso.
El cirujano realiza incisiones a través de la conjuntiva y la esclerótica para crear el colgajo. Luego, crean un pequeño túnel desde el interior del colgajo hasta la parte frontal del ojo. Finalmente, vuelven a colocar el colgajo en su lugar y la cierran con puntos sueltos alrededor de los bordes. Esto crea una pequeña bolsa o "filtro" para ayudar a regular la cantidad de líquido que sale. Una trabeculectomía suele tardar menos de una hora en completarse.
En un procedimiento de implante de glaucoma, el cirujano crea una bolsa entre la conjuntiva y la esclerótica. Aquí es donde irá la base del implante.
Si bien los implantes varían ligeramente, todos tienen un tubo pequeño y flexible unido a una placa delgada. La placa descansa dentro de la bolsa, contra la esclerótica. Luego se inserta el tubo a través de la esclerótica hasta la parte frontal del ojo. El implante permite que el líquido acuoso fluya a través del tubo y se acumule en la pequeña placa hasta que el cuerpo lo absorba de forma natural. El procedimiento tarda alrededor de una hora o menos en completarse.
Depende de su oftalmólogo determinar si usted es un buen candidato para la cirugía de glaucoma. Si necesita cirugía, le ayudarán a determinar qué procedimiento es el adecuado para usted.
APRENDE MÁS sobre la cirugía de glaucoma
Factores de riesgo
Ciertas características ponen a una persona en mayor riesgo de desarrollar glaucoma de ángulo abierto. Estas características incluyen:
Tener la PIO elevada
Tener antecedentes familiares de GPAA
Tener ascendencia negra o latinoamericana
Tener más de 40 años
Tener miopía alta (miopía severa)
Tomar pastillas anticonceptivas orales
Fumar
Tener ansiedad y/o estrés no controlados
Tener diabetes tipo 2
Ser obeso
Consumir alcohol en exceso
Tener apnea del sueño
Tener un espesor corneal más delgado de lo habitual
Tener presión arterial demasiado alta o demasiado baja
Tener migraña o trastorno de vasoespasmo
Si tiene uno o más de estos factores de riesgo, es importante realizarse exámenes oculares completos con regularidad.
Los expertos en salud ocular recomiendan exámenes oculares anuales para todas las personas mayores de 6 años, independientemente de los síntomas o factores de riesgo. Las personas con factores de riesgo de enfermedades oculares pueden necesitarlos con más frecuencia. La única forma de garantizar una visión saludable y mantener a raya enfermedades oculares como el glaucoma es mediante exámenes oculares periódicos.
Cuándo consultar a un profesional del cuidado ocular
Consulte a un oftalmólogo de inmediato si nota visión borrosa u oscuridad similar a una sombra en su visión periférica. También debe consultar a su oftalmólogo con regularidad si tiene uno o más factores de riesgo de glaucoma.
Si le han diagnosticado glaucoma, es fundamental seguir las instrucciones de tratamiento. Esto incluye instrucciones de medicación y asistir a todos sus controles programados. Su oculista necesita verlo periódicamente para asegurarse de que el tratamiento esté funcionando correctamente.
Amber McManes también contribuyó a este artículo.
Types of glaucoma. Glaucoma Research Foundation. Accessed May 2023.
Don't let glaucoma steal your sight! Centers for Disease Control and Prevention. November 2020.
Glaucoma. Penn Medicine. August 2022.
Glaucoma and the importance of the eye’s drainage system. BrightFocus Foundation. July 2021.
What is primary open-angle glaucoma? Glaucoma Research Foundation. Accessed May 2023.
What is angle-closure glaucoma? Glaucoma Research Foundation. Accessed May 2023.
Primary open-angle glaucoma. Merck Manual Professional Version. April 2023.
Types of glaucoma. National Eye Institute. September 2021.
Primary open-angle glaucoma. American Academy of Ophthalmology. EyeWiki. March 2023.
What are the signs of open angle glaucoma? Keck Medicine of USC. January 2022.
Open-angle glaucoma: are there symptoms? BrightFocus Foundation. July 2021.
Glaucoma tests. MedlinePlus [Internet]. National Library of Medicine. December 2020.
Five common glaucoma tests. Glaucoma Research Foundation. August 2022.
Glaucoma tests. Cleveland Clinic. March 2022.
Glaucoma medicines. National Eye Institute. July 2021.
Treatments for open-angle glaucoma. BrightFocus Foundation. July 2021.
Acetazolamide. Drugs.com. September 2022.
Methazolamide. Drugs.com. October 2022.
Laser surgery. Glaucoma Research Foundation. March 2022.
Glaucoma surgery series: cyclophotocoagulation. BrightFocus Foundation. August 2021.
Role of minimally invasive glaucoma surgery in the management of chronic open-angle glaucoma. Scientific Reports. November 2021.
What are the benefits and risks of minimally invasive (Trabectome) surgery for treating glaucoma (a common eye condition)? Cochrane Database of Systematic Reviews. February 2021.
iStent. Wills Eye Hospital. Accessed May 2023.
Incisional surgery for glaucoma. Glaucoma Research Foundation. March 2022.
Glaucoma surgery. National Eye Institute. January 2022.
Trabeculectomy surgery for glaucoma. Wills Eye Hospital. Accessed May 2023.
What is a glaucoma drainage implant? American Academy of Ophthalmology. EyeSmart. April 2023.
Open angle glaucoma. StatPearls [Internet]. August 2022.
Página publicada en miércoles, 29 de mayo de 2024
Página actualizada en jueves, 30 de mayo de 2024
Revisado médicamente en sábado, 3 de junio de 2023
